脳血管内科・脳神経内科
さらに詳しく
BAT研究の紹介
BAT研究の紹介
BAT研究の契機
日本人には脳出血が多いことが、昔から知られている。昭和の半ば頃まで国民の塩分摂取量が極めて多く、高度高血圧患者が多かったことが、その一因である。また欧米人に頸動脈の硬化病変が多いことに対して、日本人では頭蓋内の比較的細い動脈の硬化病変が多いことも、重要な原因であろう。日本からの脳出血患者の報告があまりに多いことに海外から疑義を挿まれたことが、有名な疫学研究である久山町研究を始める契機となったと聞く。アジア系人種であることは、ワルファリン服用患者における脳出血発症を助長する要因の一つに挙げられている。
ところで、抗血小板薬や抗凝固薬に関する従来の大規模臨床研究の多くは、欧米人をおもな対象に行われている。これらの成績を鵜呑みにして日本人への抗血栓療法を考えることは、その有効性はさておき、とくに安全性において問題があるかもしれない。すなわち、同じ内容の抗血栓治療によって、日本人患者のより多くが脳出血を含めた出血事故を合併することが懸念される。しかしながら、多数の日本人を対象に抗血栓薬の出血合併症の発症率を調べた研究は、過去に乏しかった。この問題を明らかにすべく、Bleeding with Antithrombotic Therapy Study (BAT研究)が組まれた。
BAT研究の目的
平成15年度から3年間にわたって組まれた循環器病研究委託費による大型研究「循環器疾患における抗血栓療法の問題点と対策」(循委15公-1、主任研究者 国立循環器病センター 峰松一夫部長)では、「抗血栓療法中に発生する出血性合併症、特に頭蓋内出血の実体と対策に関する研究」(峰松一夫班長)、「心臓弁手術後に発症する高次脳機能異常の発生メカニズムと理想的な抗凝固療法の確立に関する研究」(坂東 興班長)、「ヘパリン起因性血小板減少症の実体と対策に関する研究」(宮田茂樹班長)の、血栓止血学の分野でいずれも重要な三つの分担研究班が研究を競った。BAT研究は、峰松班で行われた観察研究を指す(表1)。
本研究は前向きと後ろ向きの二つの観察研究より成る[1,2]。前向き研究では、抗血栓薬内服患者を対象に、観察期間中の出血イベントの頻度と重症度を調べた。後ろ向き研究では、脳出血患者の発症前抗血栓薬服用状況や、服用の有無による脳出血患者の転帰の違いを調べた。
【表1: BAT研究の参加施設】

前向き研究には全19施設が参加し、4,009例が研究に用いられた。後ろ向き研究には分担研究者11施設が参加し、そのうち登録条件を満たす7施設の1,006例が研究に用いられた。
BAT前向き研究
1.対象と方法
国内19施設で脳血管障害や心臓血管病に対して抗血小板薬かワルファリンを服用開始または服用中の患者を対象とした。登録期間は2003年10月から2006年3月であった。抗血栓薬の選択は、患者の病態に応じて担当医の判断に任せた。抗血小板薬単剤群、抗血小板薬二剤群、ワルファリン群、ワルファリン+抗血小板薬併用群の4群に分けて解析した。主要評価項目をManagement of ATherothrombosis with Clopidogrel in High-risk patients with recent transient ischaemic attack or ischaemic stroke study(MATCH)[3] における重篤(life-threatening)ないし重症(major)出血とした。重篤出血は頭蓋内出血、出血死、出血性ショック、一定量の輸血を要する貧血等を指す。重症出血は、簡単に言えば入院治療を要する程度の出血を指す。副次評価項目を、軽症を含む全ての出血イベント、および虚血性血管イベントまたは死亡(出血イベントを除く)とした。
2. 成績
4,009例(男性2,728例、69±10歳)が登録され、中央値で19か月間の観察が行われた。抗血栓薬によって分けた患者群の内訳は、抗血小板薬単剤群が1,891例(47.2%)、抗血小板薬二剤群が349例(8.7%)、ワルファリン群が1,298例(32.4%)、ワルファリン+抗血小板薬群が471例(11.7%)であった。具体的な抗血小板薬は抗血小板薬単剤群でアスピリン(50~330mg/日)1,340例、チクロピジン(100~300mg/日)394例など、抗血小板薬二剤群でアスピリン+チクロピジン (おもに81mg+ 100mg/日)220例、アスピリン+シロスタゾール(おもに100mg+200mg/日)49例など、ワルファリン+抗血小板薬群でアスピリン(81~200mg/日)327例、チクロピジン(100~300mg/日)69例などであった。ワルファリン群の登録時INRは中央値1.99、ワルファリン+抗血小板薬群では1.95であった。この研究の登録期間には、クロピドグレルはまだ承認されていなかった。抗血栓薬服用の契機となった背景疾患として、脳血管障害を54.8%、心疾患を67.3%が有し、前者は抗血小板薬単剤群および二剤群に、後者はワルファリン群、ワルファリン+抗血小板薬群に多かった。
観察期間中に31例の頭蓋内出血を含む57例の重篤出血と、51例の重症出血が発症した。群毎の出血イベントの年間発症率を、図1に示す。抗血小板薬単剤群と比べて、抗血小板薬二剤群とワルファリン群では2倍近く、ワルファリン+抗血小板薬群では3倍の重篤・重症出血が発症した。頭蓋内出血の発症率は、抗血栓薬の内容にかかわらず、脳血管障害を有する患者がその他の患者より高かった。副次評価項目として、軽症を含む全ての出血イベントの発症率は抗血小板薬単剤群、抗血小板薬二剤群、ワルファリン群、ワルファリン+抗血小板薬群で各々年間11.58%,16.57%,16.35%, 19.72%、虚血性血管イベントまたは死亡の発症率は各々年間3.02%,4.59%,2.78%,4.25%であった。年齢・性別・危険因子・併存疾患で補正した後も、抗血小板薬二剤群は単剤群と比べて全ての出血(オッズ比1.37,95% CI1.07-1.76)や虚血性血管イベント(1.65,1.02-2.66)の発症が有意に多く、またワルファリン+抗血小板薬群はワルファリン群と比べて重篤・重症出血(1.76,1.05-2.95)や全ての出血(1.30,1.05-1.60)の発症が有意に多かった(図2)。
【図1: BAT前向き研究:出血合併症の年間発症率】
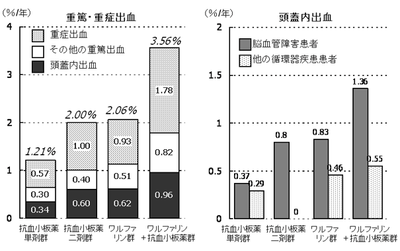
文献1より改変引用。
左図:全患者での重篤・重症出血発症率。
右図:脳血管障害患者とその他の循環器疾患患者に分けた頭蓋内出血発症率。
【図2: BAT前向き研究:主要・副次評価項目のオッズ比 (95% CI)】
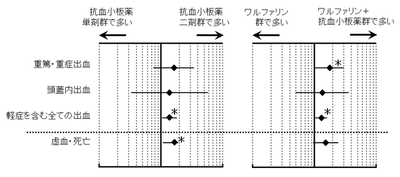
文献1より改変引用。
年齢・性別・危険因子・併存疾患で補正。 * p<0.05
3. 関連研究
BAT前向き研究に登録された4,009例の、観察期間中の血圧値と出血イベント発症との関係を調べた[4]。ワルファリン群ないしワルファリン+抗血小板薬群では、観察期間中に頭蓋内出血を起こした患者の登録時血圧値は出血イベントを起こさなかった患者と変わらなかったが、イベント直前回の外来血圧値が登録時より収縮期・拡張期とも平均値で10mmHg程度高かった。
BAT後ろ向き研究
1.対象と方法
国内7施設で発症24時間以内に入院した脳出血患者を対象とした。脳実質外の出血や外傷性出血、脳腫瘍・破裂脳動脈瘤・脳血管奇形など特殊な原因に因る出血、脳梗塞の二次性出血変化などを除いた。登録期間は1999年1月から2003年12月であった。前向き研究と同様に発症前に服用していた抗血栓薬の内容によって患者を群分けしたが、抗血小板薬単剤群と二剤群は区別しなかった。頭部CTを来院時と約24時間後に撮影し、初回血腫量が32ml以上を大血腫(球体と仮定した場合の直径4cm以上に相当)、2回目のCTで血腫量が初回の33%を超えて、または12.5mlを超えて大きくなった場合を血腫増大と定義した。評価項目を、(1)出血部位、(2)大血腫、(3)血腫拡大、(4)発症3週間後の完全自立(modified Rankin Scaleの0または1)、(5)3週間以内の死亡とし、発症前抗血栓薬との関連を調べた。
2.成績
1,006例(男性607例、67±12歳)が登録された。このうち268例(26.6%)が発症前に抗血栓薬を服用していた。内訳は抗血小板薬群180例、ワルファリン群67例、ワルファリン+抗血小板薬群21例であった(図3)[2,5-7]。具体的な抗血小板薬は抗血小板薬群でアスピリン(おもに81~100mg/日)108例、チクロピジン(おもに200mg/日)41例など、ワルファリン+抗血小板薬群でアスピリン9例、チクロピジン10例などであった。ワルファリン群の来院時INRは中央値2.10(IQR1.65-2.50)、ワルファリン+抗血小板薬群では2.22(1.99-2.91)であった。ワルファリン群の39例(58%)とワルファリン+抗血小板薬群の9例(43%)は、急性期にワルファリン効果を中和する目的で、ビタミンK、新鮮凍結血漿、ないし乾燥人血液凝固第Ⅸ因子複合体製剤を服用していた。その他の並存疾患や危険因子の分布は原著のTable1に表されており[2]、ここでは割愛するが、群間で諸因子の頻度の差が大きかった。
【図3: BAT後ろ向き研究などでの脳出血患者に占める抗血栓薬服用患者の割合】
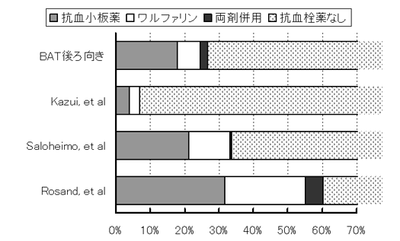
文献2,5-7より改変引用。
脳出血の部位を図4に示す。抗血栓薬服用患者で被殻出血が比較的少なく、皮質下出血や小脳出血が多い。とくに小脳出血は他の背景因子で補正した後に、抗血栓薬を服用しない患者に対して抗血小板薬群(オッズ比2.31,95% CI 1.23-4.32)、ワルファリン群(2.90,1.26-6.63)、ワルファリン+抗血小板薬群(3.43,1.02-11.59)のいずれも約2~3倍多く認めた。
【図4: BAT後ろ向き研究: 脳出血の部位】
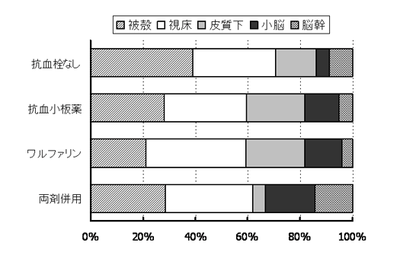
文献2より改変引用。
頭部CTの再検査を行えた677例中血腫拡大を認めた患者の割合は、抗血栓薬なしの患者で18%であったのに対して、抗血小板薬群で27%、ワルファリン群で37%、ワルファリン+抗血小板薬群で45%であった。多変量で補正した後、図5に示すように抗血栓薬を服用していた3群は、血腫拡大を起こす割合が抗血栓薬なしの患者に対していずれも2~5倍高かった。3週間後の死亡率は抗血栓薬なしの患者で11%であったのに対して、抗血小板薬群で22%、ワルファリン群で16%、ワルファリン+抗血小板薬群で43%であった。多変量で補正した後、抗血栓薬服用の3群は、血腫拡大を起こす割合が抗血栓薬なしの患者に対していずれも2.5~9.4倍高かった。
【図5: BAT後ろ向き研究: 早期血腫拡大と3週間以内の死亡に関するオッズ比 (95% CI)】
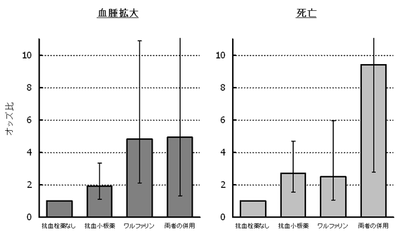
「抗血栓薬なし」をレファレンスとする。
年齢・性別・危険因子・併存疾患で補正。
大血腫や発症3週間後の完全自立の割合は、多変量解析の後、上記のような群間の有意差を呈さなかった。
考察
1.BAT前向き研究から
BAT前向き研究の重要な知見の一つは、抗血小板薬の二剤併用(本研究ではおもにアスピリンとチクロピジン)やワルファリンと抗血小板薬の併用が、単剤治療に比べて出血イベントを増やす点であり、他研究にも共通する所見である。図6にBAT前向き研究と国外の主要臨床試験での、抗血小板薬単剤および二剤服用患者の重篤・重症出血発症率を示す。このうちアスピリンとクロピドグレルの併用を単剤群と比べたMATCH [3] やClopidogrel for High Atherothrombotic Risk and Ischemic Stabilization Management and Avoidance study (CHARISMA)[8] では、BATと同様に併用によって出血合併症が増えた。この二剤の併用は急性冠症候群患者への再発予防において有効性が示されているが、脳梗塞患者を対象としたMATCHや、脳梗塞患者を含めたアテローム血栓症患者や危険因子の重複した患者を対象としたCHARISMAでは、虚血イベントが二剤併用で有意に抑制されなかった。このことから、欧米のガイドラインは脳梗塞再発予防を目的にこの二剤を併用することを、ルーチンには勧めていない [10, 11]。その一方で、脳梗塞患者を対象としたEuropean/Australasian Stroke Prevention in Reversible Ischaemia Trial (ESPRIT)[9]では、徐放性ジピリダモール併用患者の出血発症率がアスピリン単剤患者よりもやや低い。この二剤の合剤が欧米で市販され(国内未承認)、欧米のガイドラインでもクロピドグレル単剤などと並んで脳梗塞再発予防の第一選択薬として強く勧められている [10, 11]。このように併用が必ずしも出血を増やさない場合もあるが、原則として不必要な併用療法を避け、適切な治療薬と強度を選ぶべきであろう。なお、ワルファリンと抗血小板薬の併用は、確実に出血を増やす。5つの研究のメタ解析で、ワルファリン服用患者の頭蓋内出血のリスクはアスピリンとの併用によって2.6倍(95% CI 1.3-5.4、p=0.009)増えた[12]。10試験、4,180例のメタ解析では、ワルファリン単独服用に比べてアスピリンとの併用は動脈血栓症のリスクを下げ(オッズ比0.66,95%CI 0.52-0.84)、死亡のリスクを変えず(0.98,0.77-1.25)、重度出血のリスクを高めた(1.43,1.00-2.02)[13]。
第二の特徴的な知見は、図6でも分かるように、BAT前向き研究での出血発症率が国外の報告と比べてとくに高くない点である。研究間で抗血栓薬の内容や用量、対象患者の背景に違いがあり、これらを無視して発症率の多寡を論ずることは好ましくないが、それでもなお興味深い知見である。疫学的に日本人の頭蓋内出血発症率が相当に高いにもかかわらず、抗血栓薬服用患者で発症率に差が生じなかったおもな原因として、日本人の抗血栓療法の強度を欧米人に比べて抑えている点が挙げられる。たとえばBAT研究でのワルファリン服用患者の登録時INRは中央値が2を割っており、欧米人での治療強度よりかなり低い。なお、BAT前向き研究と同時期に発表されたSarpogrelate-Aspirin Comparative Clinical Study for Efficacy and Safety in Secondary Prevention of Cerebral Infarction (S-ACCESS)[14]は、発症1週~6か月後の国内脳梗塞患者を対象にアスピリン(81mg/日)とサルポグレラート(100mg/日)の再発予防効果を比べたが、平均1.59年の期間中における頭蓋内出血の発症率はアスピリンで1.6%、サルポグレラート群で1.2%であった。BAT前向き研究の脳血管障害患者に限定した抗血小板薬単剤群の頭蓋内出血発症率(年間0.37%)より、やや高かった。
BAT前向き研究の関連研究で示された出血直前回の血圧値の上昇は、頭蓋内出血を回避するために血圧の管理が重要であることを、示唆している。
【図6: BAT前向き研究と国外の主要臨床試験における抗血小板薬単剤・二剤患者の重篤・重症出血年間発症率】
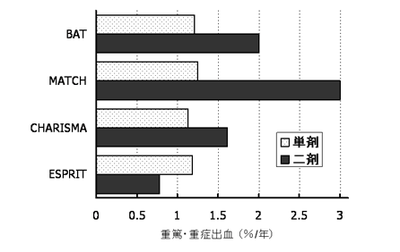
MATCHの単剤はクロピドグレル 75 mg/日、二剤はアスピリン 75mg/日の併用。
CHARISMAの単剤はアスピリン 75~162mg/日、二剤はクロピドグレル 75mg/日の併用。
ESPRITの単剤はアスピリン 30~325 mg/日、二剤は徐放性ジピリダモール 400 mg/日の併用。
2.BAT後ろ向き研究から
BAT後ろ向き研究のデータを解析する上で、筆者らが最初に興味深く思った点は、脳出血患者に占める抗血栓薬服用患者の割合(26.6%)である。筆者の施設で1985~1994年に調査が行われた際は、8%が抗血栓薬を服用していたに過ぎず(図3)[5]、今回の研究で服用者が四分の一を超えたのは、近年の国内での抗血栓療法の普及を反映した結果と考えられる。欧米の報告では、抗血栓薬服用者の割合がより高い。図4のSaloheimoら[6]のデータは1993~1995年のフィンランド人患者を、またRosandら[7]のデータは1994~2001年の米国人患者を対象としている。
抗凝固療法中の患者に小脳出血が多いことは以前から報告されているが[15]、その反論も見られ一定の見解を得ていない。抗血小板薬患者にも小脳出血が多いことを示した報告は渉猟し得た範囲で過去にない。抗血栓薬服用患者に小脳出血が増える理由は、明らかでない。
ワルファリンの服用歴が脳出血患者の死亡に関連することは、以前から知られている[7,16]。一方で、抗血小板薬の服用が早期転帰の不良や死亡に関連することは、この数年以内にはじめて明らかにされた[6,17,18]。最近になって抗血小板薬の服用者が増え、まとまった研究成果が得られるようになったせいかもしれない。
文 献
- Toyoda K, Yasaka M, Iwade K, Nagata K, Koretsune Y, Sakamoto T, Uchiyama S, Gotoh J, Nagao T, Yamamoto M, Takahashi JC, Minematsu K; Bleeding with Antithrombotic Therapy (BAT) Study Group: Dual antithrombotic therapy increases severe bleeding events in patients with stroke and cardiovascular disease: a prospective, multicenter, observational study. Stroke 39; 1740-1745, 2008
- Toyoda K, Yasaka M, Nagata K, Nagao T, Gotoh J, Sakamoto T, Uchiyama S, Minematsu K; Bleeding with Antithrombotic Therapy Study Group: Antithrombotic therapy influences location, enlargement, and mortality from intracerebral hemorrhage: the Bleeding with Antithrombotic Therapy (BAT) Retrospective Study. Cerebrovasc Dis 27:151-159, 2009
- Diener HC, Bogousslavsky J, Brass LM, Cimminiello C, Csiba L, Kaste M, Leys D, Matias-Guiu J, Rupprecht HJ; MATCH investigators: Aspirin and clopidogrel compared with clopidogrel alone after recent ischaemic stroke or transient ischaemic attack in high-risk patients (MATCH): randomised, double-blind, placebo-controlled trial. Lancet 364: 331-337, 2004
- Toyoda K, Yasaka M, Uchiyama S, Nagao T, Gotoh J, Nagata K, Koretsune Y, Sakamoto T, Iwade K, Yamamoto M, Takahashi JC, Minematsu K, the Bleeding with Antithrombotic Therapy (BAT) Study Group: Blood pressure levels and bleeding events during antithrombotic therapy: the Bleeding with Antithrombotic Therapy (BAT) Study. Stroke 40: e232, 2009 (abstract of ISC 2009)
- Kazui S, Minematsu K, Yamamoto H, Sawada T, Yamaguchi T: Predisposing factors to enlargement of spontaneous intracerebral hematoma. Stroke 28:2370-2375, 1997
- Saloheimo P, Ahonen M, Juvela S, Pyhtinen J, Savolainen ER, Hillbom M: Regular aspirin-use preceding the onset of primary intracerebral hemorrhage is an independent predictor for death. Stroke;37:129-133, 2006
- Rosand J, Eckman MH, Knudsen KA, Singer DE, Greenberg SM: The effect of warfarin and intensity of anticoagulation on outcome of intracerebral hemorrhage. Arch Intern Med. 164:880-884, 2004
- Bhatt DL, Fox KA, Hacke W, Berger PB, Black HR, Boden WE, Cacoub P, Cohen EA, Creager MA, Easton JD, Flather MD, Haffner SM, Hamm CW, Hankey GJ, Johnston SC, Mak KH, Mas JL, Montalescot G, Pearson TA, Steg PG, Steinhubl SR, Weber MA, Brennan DM, Fabry-Ribaudo L, Booth J, Topol EJ; CHARISMA Investigators: Clopidogrel and aspirin versus aspirin alone for the prevention of atherothrombotic events. N Engl J Med. 354:1706-1717, 2006
- ESPRIT Study Group, Halkes PH, van Gijn J, Kappelle LJ, Koudstaal PJ, Algra A: Aspirin plus dipyridamole versus aspirin alone after cerebral ischaemia of arterial origin (ESPRIT): randomised controlled trial. Lancet 367:1665-1673, 2006
- Adams RJ, Albers G, Alberts MJ, Benavente O, Furie K, Goldstein LB, Gorelick P, Halperin J, Harbaugh R, Johnston SC, Katzan I, Kelly-Hayes M, Kenton EJ, Marks M, Sacco RL, Schwamm LH; American Heart Association; American Stroke Association: Update to the AHA/ASA recommendations for the prevention of stroke in patients with stroke and transient ischemic attack. Stroke. 39: 1647-1652, 2008
- The European Stroke Organisation (ESO) Executive Committee and the ESO Writing Committee: Guidelines for Management of Ischaemic Stroke and Transient Ischaemic Attack 2008. Cerebrovasc Dis 25:457-507, 2008
- Hart RG, Tonarelli SB, Pearce LA: Avoiding central nervous system bleeding during antithrombotic therapy: recent data and ideas. Stroke 36:1588-1593, 2005
- Dentali F, Douketis JD, Lim W, Crowther M: Combined aspirin-oral anticoagulant therapy compared with oral anticoagulant therapy alone among patients at risk for cardiovascular disease: a meta-analysis of randomized trials. Arch Intern Med. 167:117-124, 2007
- Shinohara Y, Nishimaru K, Sawada T, Terashi A, Handa S, Hirai S, Hayashi K, Tohgi H, Fukuuchi Y, Uchiyama S, Yamaguchi T, Kobayashi S, Kondo K, Otomo E, Gotoh F; S-ACCESS Study Group: Sarpogrelate-Aspirin Comparative Clinical Study for Efficacy and Safety in Secondary Prevention of Cerebral Infarction (S-ACCESS): A randomized, double-blind, aspirin-controlled trial. Stroke 39; 1827-1833, 2008
- Kase CS, Robinson RK, Stein RW, DeWitt LD, Hier DB, Harp DL, Williams JP, Caplan LR, Mohr JP: Anticoagulant-related intracerebral hemorrhage. Neurology 35:943-948, 1985
- Hart RG, Boop BS, Anderson DC: Oral anticoagulants and intracranial hemorrhage. Facts and hypotheses. Stroke 26:1471-1477, 1995
- Toyoda K, Okada Y, Minematsu K, Kamouchi M, Fujimoto S, Ibayashi S, Inoue T: Antiplatelet therapy contributes to acute deterioration of intracerebral hemorrhage. Neurology 65:1000-1004, 2005
- Flibotte JJ, Hagan N, O'Donnell J, Greenberg SM, Rosand J: Warfarin, hematoma expansion, and outcome of intracerebral hemorrhage. Neurology. 63:1059-1064, 2004
最終更新日:2021年10月08日
