患者の皆様へ
食事療法について
予防と改善のための食事療法
疾病別食事療法
この章では、食事療法の意味と楽しむ方法を知っていただき、肥満や高血圧などを防ぐための基本的な食事療法に共通するポイントとして、減塩、低脂肪、適切なカロリー、栄養のバランス、食物繊維などの説明、循環器病疾患に関連する主な疾病である高血圧、高脂血症、虚血性心疾患、糖尿病、腎臓病の食事療法の話をしていきます。
まずは担当の医師、栄養士と相談し食事療法を始めるにあたって、これらの話を参考に、循環器病の患者さんの病気改善の指針として、また健康な方には循環器病予防の健康法として役立てていただければと思います。
1.予防と改善のための食事療法
(1)病気の要因を減らす
1)食事療法の意味
健康を保つポイントは栄養、休養、運動とされています。食事によって摂取するさまざまな栄養素は、身体の機能や組織を健康に保つ役割を果たし、生命の源となります。
しかし、食事の内容に偏りがあったり、暴飲暴食を続けることは肥満を招き、高血圧、高脂血症、糖尿病、痛風といった生活習慣病の原因にもなりかねません。
循環器疾患の中でも、動脈硬化によって引き起こされる心筋梗塞や狭心症、脳梗塞などの病気は、いくつかの「危険因子」が重なり合うことで発症する場合が多いことがわかっています。これらの危険因子を減らすことは、病気の要因を減らすことになるのです。
適正なカロリーを守り、食品をバランスよく組み合わせた食事は健康の基本です。さらに身体の状態に応じてある程度の制限を加えた食事療法は、間接的な疾病の改善や病気を悪化させないための重要な役割を果たしています。病院での薬物療法も、食事療法や運動療法をきちんと進めることで、効果がさらにあがります。
食事療法には、次のような効果があります。
- 病気を防ぐ
食事療法は生活習慣病をはじめとする病気の予防に役立ちます。 - 病気を入り口で止める
血圧が高めであったり、肥満気味である、あるいは健康診断で「要注意」と診断が下された方たちは、病気の入り口にいる状態といってよいでしょう。まだ病名がつかないけれど、このままでは病気になる、という状態です。
この段階ならば、食事療法で状態を改善することができることがあり、高血圧や心臓病などの病気に進むことを食い止めることが期待できます。 - 病気を悪化させない
すでに病気と診断された場合は、薬物療法や運動療法と合わせて、食事療法で肥満、高血圧などを改善することによって、病気を悪化させないことが期待できます。医師から病気と治療の説明をよく聞いた上で、食事についての改善が必要な時は、具体的な食事内容、調理方法などについて栄養士の指導をうけ、食事療法を進めましょう。
2)食事療法を楽しむ
食事療法には、病気と食事の両方の知識が必要です。また、食事療法は病気と向き合い、ムリなく長く続けることが大切です。そのためには食事療法を嫌なものと思わず、逆に楽しむことができるぐらいに気持ちを切り替えてみるのもよい方法です。そのためのポイントを整理してみましょう。
- 食事と栄養への理解を深める
食事療法といっても、制約だらけの退屈な食事だと思わないでください。大事なことは、身体の状態に合った食事内容です。正しい知識を得て、適切な食材を選び、調理や味付けに工夫をこらすことで、食卓を豊かなものにすることもできます。
調理する習慣のない方、単身赴任や独身の男性は、食事療法は難しいと思われるかもしれませんが、食事への理解を深めるよいチャンスとされることをお勧めします。これを機会に、調理に挑戦して、料理を趣味の1つにされてはいかがでしょう。調理を楽しめるようになるまでは、最初から難しいメニューに挑戦せず、ふだんの食事に凝りすぎないことがポイントです。 - 外食でも食事療法はできる
現代人の忙しい毎日では、外食に頼らざるを得ないこともあるでしょう。その場合も組み合わせや分量に配慮をすれば、食事療法を続けることは可能です。外食をするときには、低カロリーのメニューを選ぶのが望ましいのですが、やむを得ずカロリーの高い食事をとる場合は、思い切って残しましょう。(「外食のポイント」参照)
外食のメニューごとにカロリーや食塩量を調べてみましょう(「減塩について」のページ参照)。その上で、単品物だけでなく、定食等、主食、主菜、副菜のそろった料理を選ぶ、など外食で基本的に守ることを決めておきましょう。医師の指導を受けている方は、外食についても医師や栄養士に相談するようにしてください。 - 家族の食事と食事療法のメニュー

食事療法が必要な家族を持つ方は、ほかの家族と別メニューを考えるより、調味料の使い方を工夫する、あるいは同じ食材を使って味付けを変えるといった工夫をするとよいでしょう。煮物やシチューなどは煮込むところまでは一緒につくり、食事療法の方の分を取り分けて、別に味付けをします。ドレッシングを使うサラダや胡麻和えなどの和え物も、調味料の量を少なくしましょう。
肉や魚などの調理では、フライパンで焼くものを網焼きにする、分けて味付けをする、などの方法があります。
また、冷凍食品や加工食品を利用して副菜を1品増やすなど、調理の手間を減らす工夫も考えてみましょう。食塩やカロリーの多い加工食品は、野菜を加えて1人前を2回に分けて使うなどの方法で、1回の摂取量を減らすこともできます。
食生活には子供の離乳食のように、月齢(年齢)や生活の条件に合った食事があります。そうした意味では、食事療法の実践も人生の一場面だといえるでしょう。 - 食事療法と喫煙・飲酒
喫煙による害は、食事療法による良い効果をそこなうことがあります。食事療法に取り組んでも、その効果が出なければ続ける意欲をなくしてしまいます。喫煙はやめるのが望ましいのです。
飲酒も医師の指示による1日の適量を守るようにしてください。
(2)減塩について
食塩は血圧を上げる作用があり、食塩のとりすぎは動脈硬化を促進する要因となります。
また、体に多くの食塩がとり込まれると、体内のナトリウムの濃度が高くなり、これを薄めようとする作用が働いて、水分の排出が妨げられます。このために身体の中に水分がたまり、心臓に負担をかけたり、むくみの原因の1つとなったりします。
食塩を控えた食事を心がけましょう。健康な人でも1日に男性7.5g、女性6.5gを目標にしてください。高血圧、心疾患のある人は医師から指示された食塩量(一般に6g未満)を守りましょう。
減塩のためのコツを次にまとめました。
食塩を控えるための12ヶ条
- 薄味に慣れる
塩味の薄い食事に慣れることが第一歩です。調味料の味になるべく頼らないで、薄味に慣れてくると、素材の持ち味が分かるようになります。塩分計などを用いて、自分の味を確認するのも良いでしょう。 - 漬け物・汁物の量に気をつけて

食塩の多い漬け物や汁物は、食べる回数と量を減らしましょう。漬け物は浅漬けか、塩出ししたものにします。汁物では野菜などの具の多いものにすれば、1回にとる汁の量が少なくなります。麺類を食べるときは、汁は残すようにします。 - 効果的に塩味を
献立にはいろいろな味付けを利用し、塩味は効果的に使うようにしましょう。塩は食品の表面にさっとふりかけると少なくても塩味を感じることができます。 - 「かけて食べる」より「つけて食べる」
しょうゆやソースなどは、かけて食べるより、つけて食べたほうが食塩の摂取量が少なくてすみます。 - 酸味を上手に使いましょう
酸味を上手に使って、献立の味付けに変化をつけると、食塩摂取を減らすことができます。レモン、すだち、かぼすなどの柑橘類や酢などを和え物や焼き物に利用しましょう。 - 香辛料をふんだんに
とうがらしやコショウ、カレー粉などの香辛料は、食塩摂取の調節に強い味方です。 - 香りを利用して
ゆず、しそ、みょうが、ハーブなどの香りのある野菜、海苔、かつお節などを加えると、薄味のメニューに変化もつきます。 - 香ばしさも味方です
香ばしさもまた食塩のとりすぎを抑えてくれます。焼き物にする、炒った胡麻やくるみなどで和えるなど、調理に利用しましょう。 - 油の味を利用して
揚げ物、油炒めなど、油の味を利用して食べるのもよいでしょう。胡麻油やオリーブオイルを、食べる前に少しかけることで風味が増し、おいしく食べられます。ただし、脂質のとりすぎにならないように、油を使ったメニューばかりにならないよう気をつけましょう。 - 酒の肴に注意
酒の肴に合う料理は意外に食塩が多く含まれていますので、少量にしましょう。 - 練り製品・加工食品には気をつけて
かまぼこ、はんぺん、薩摩揚げなど魚の練り製品や、ハムやベーコンといった肉の加工食品も食塩の多い食品です。食べる量に気をつけましょう。 - 食べすぎないように
せっかくの薄味の料理でも、たくさん食べれば食塩摂取量もカロリーも多くなります。食べすぎないように気をつけましょう。減塩しょうゆや減塩みそも、使う量が多ければ食塩量も増えます。使いすぎては意味がありません。
缶詰などの加工食品を利用する場合は、パッケージに記入されている食塩の量を参考にしましょう。ナトリウムで表示されている場合は、次の式で食塩に換算できます。
加工食品の栄養表示の例
<ツナの缶詰(まぐろの水煮・フレーク)>
標準栄養成分 80g当たり
| エネルギー | 79kcal |
|---|---|
| たんぱく質 | 17.5g |
| 脂質 | 0.3g |
| 炭水化物 | 0.6g |
| ナトリウム | 250mg |
| 食塩相当量 | 0.6g |
| カルシウム | 3.0g |
| ビタミンB1 | 0.03mg |
| ビタミンB2 | 0.02mg |
※この場合は、液汁を一緒に使うと食塩摂取量が高くなることに注意が必要です。
<インスタント減塩みそ汁>
1食(20g)当たり
| エネルギー | 36.6kcal |
|---|---|
| たんぱく質 | 2.8g |
| 脂質 | 0.8g |
| 糖質 | 4.0g |
| ナトリウム | 630mg |
| 鉄分 | 0.8g |
| ビタミンA | 226IU |
※ナトリウムを食塩に換算すると1.6gになります。
食品成分表示では、ナトリウムの量で表示されているものがあります。この場合、次の式によって食塩相当量が算出できます。
● ナトリウムから食塩相当量への換算式
ナトリウム(mg)×2.54÷1000=食塩相当量(g)
主な調味料に含まれる塩分量
| 食品名 | 量 | 食塩相当量 |
|---|---|---|
| 食塩 | 小さじ1杯(5g) | 5.0g |
| ウスターソース | 大さじ1杯(16g) | 1.3g |
| 濃口しょうゆ | 大さじ1杯(18g) | 2.6g |
| 減塩しょうゆ | 大さじ1杯(18g) | 1.5g |
| みそ | 大さじ1杯(15g) | 1.9g |
| コンソメ | 大さじ1杯(15g) | 6.5g |
| トマトケチャップ | 大さじ1杯(18g) | 0.6g |
| フレンチドレッシング | 大さじ1杯(15g) | 0.5g |
| マヨネーズ | 大さじ1杯(14g) | 0.3g |
| カレールウ | 1人分(20g) | 2.1g |
主な食品に含まれる食塩相当量の目安
| 種類 | 食品名 | 量 | 食塩相当量 |
|---|---|---|---|
| 炭水 化物 | 食パン | 1枚(65g) | 0.8g |
| そうめん(ゆで) | 1束(300g) | 0.6g | |
| うどん(ゆで) | 1玉(300g) | 0.9g | |
| 即席ラーメン | 1袋(120g) | 7.7g | |
| 油脂 | バター | 大さじ1杯(13g) | 0.2g |
| マーガリン | 大さじ1杯(13g) | 0.2g | |
| 乳製品 | チーズ(チェダー) | 3切(45g) | 0.9g |
| チーズ(プロセス) | 3切(45g) | 1.3g | |
| 肉 加工品 | ハム(ロース) | 薄切り3枚(30g) | 0.8g |
| ベーコン | 薄切り3枚(45g) | 0.9g | |
| ウインナーソーセージ | 3本(45g) | 0.9g | |
| 焼豚 | 薄切り3枚(50g) | 1.2g | |
| 魚 加工品 | あじ干物 | 1枚(60g) | 1.0g |
| めざし | 2尾(30g) | 0.8g | |
| しらす干し | 大さじ2杯(10g) | 0.4g | |
| 塩ざけ | 1切(50g) | 0.9g | |
| たらこ | 中1腹分(80g) | 3.7g | |
| いかの塩辛 | 大さじ1杯(20g) | 1.4g | |
| 蒲鉾 | 1/4本(50g) | 1.3g | |
| ちくわ | 1/2本(75g) | 1.6g | |
| だて巻き | 1/4本(50g) | 0.5g | |
| はんぺん | 1枚(120g) | 1.8g | |
| さつまあげ | 1個(50g) | 1.0g | |
| あさりの佃煮 | 大さじ2杯(30g) | 2.2g | |
| 海藻 | 昆布の佃煮 | 大さじ2杯(30g) | 2.2g |
| 味付けのり | 5枚(3g) | 0.1g |
| 家庭料理・惣菜(一人分) | 食塩相当量 |
|---|---|
| みそ汁 | 2.3g |
| ほうれん草のお浸し | 1.0g |
| きんぴらごぼう | 1.4g |
| ひじきの煮物 | 2.0g |
| スパゲッティ・ミートソース | 5.2g |
| スパゲッティ・ナポリタン | 4.8g |
| ソース焼きそば | 2.6g |
| カレーライス | 2.7g |
| ハヤシライス | 2.8g |
| ポテトサラダ | 0.9g |
| クリームコロッケ | 0.7g |
| 肉じゃが | 1.4g |
| とんかつ | 1.0g |
※食塩相当量は標準的な量です。各家庭の味付けや食材などによって異なりますので、ひとつの目安としてご参照ください。
参考文献: 外食・コンビニ・惣菜のカロリーガイド(女子栄養大学出版部)
外食1人分に含まれる塩分量の目安
外食の栄養価はお店や地域、値段によって異なりますので、ひとつの目安としてご参照ください。
| 食品名 | 食塩相当量 | |
|---|---|---|
| 麺類 | かけそば | 4.6g |
| ざるそば | 2.7g | |
| 天ぷらそば | 4.9g | |
| きつねうどん | 5.8g | |
| しょうゆラーメン | 5.8g | |
| チャーシューめん | 6.7g | |
| あんかけ焼きそば | 3.6g | |
| ご飯類 | カツ丼 | 4.2g |
| 親子丼 | 3.8g | |
| 牛丼 | 3.8g | |
| うな重 | 3.6g | |
| チャーハン | 2.5g | |
| えびピラフ | 2.5g | |
| ビーフカレーライス | 3.9g | |
| いなりずし(2個)* | 1.4g | |
| 江戸前にぎり* | 2.6g | |
| ちらしずし* | 3.2g | |
| ファースト フード | ハンバーガー | 1.9g |
| チーズバーガー | 2.4g | |
| てりやきバーガー | 2.0g | |
| フライドチキン | 1.7g | |
| フライドポテト(Mサイズ) | 1.1g | |
| その他 | ミックスサンドイッチ | 1.6g |
| ピザ | 0.5g | |
| お好み焼き | 2.9g | |
| 餃子(4個)* | 1.6g | |
*いずれもつけじょうゆ、たれは含まないデータ
(3)低脂肪について
脂肪は大切な栄養素ですが、気をつけなければならないことが2つあります。
- カロリーと脂肪の関係について
脂肪(脂質)は炭水化物(糖質)より高カロリーで、肥満を招く大きな要因になります。
食事療法を実践するとき、適切なカロリーの中で、栄養素のバランスのとれた食事をとることが大切です。脂質を抑え、適正量の糖質をとるようにします。 - コレステロールについて
脂肪を摂取する上でもう1つ注意しなくてはならないのは、コレステロールです。コレステロールのとりすぎは動脈硬化を招き、心臓疾患や脳梗塞につながります。
コレステロールを調節するには、まずコレステロールを多く含む食品をとりすぎないことが大切です。コレステロールは脂身の多い肉や、魚の内臓、卵などに多く含まれています。
また、血中のコレステロール濃度を増やす飽和脂肪酸を多く含む食品を減らし、コレステロール濃度を下げる不飽和脂肪酸を多く含む食品を増やすことがポイントです。飽和脂肪酸は魚以外の動物性脂肪に、不飽和脂肪酸は植物性油や魚類の油に多く含まれています。一般に、飽和脂肪酸(動物性脂肪)1に対して不飽和脂肪酸(植物性油や魚類の油)2の割合でとるのが望ましいとされています。
肉類を食べるときは、特に脂身の多い肉は避け、なるべく脂肪を減らすような調理法を選びましょう。すき焼きよりもしゃぶしゃぶ、鉄板で焼くより網で焼いたステーキのほうが、脂肪の摂取量が少なくてすみます。

魚類でも、コレステロールの多い卵や内臓は避けたほうがよいでしょう。また、イカ、タコ、エビ、貝類は魚介類の中でもコレステロールを多く含みますが、同時に血中コレステロールを下げるタウリンやイコサペンタエン酸なども含んでいるので、適量であれば食べてもよいでしょう。
また、食物繊維のなかにはコレステロールの吸収を下げる効果があるものがあります。きのこ、海草、こんにゃくはカロリーが非常に低く、食物繊維に富んでいるので、肉類の付け合わせや、副菜などにして食べ合わせるとよいでしょう。
アルコール飲料や甘いものはコレステロールや中性脂肪を増やす原因になるので、なるべくとらないようにしましょう。
脂肪は、必須脂肪酸のように身体の機能を維持する働きがあり、脂溶性ビタミンの吸収にも必要です。まったく脂肪分をとらない極端な食事は身体のバランスをくずしますが、上記に十分気をつけた上、食事するように心がけましょう。
食品中の脂質の含有量
<コレステロールの含有量>
コレステロールの多い食品
コレステロールは肉類や、魚の内臓や卵に多く含まれています。(一例:1人前を目安量としています。)
| 食品名 | 目安量 | 脂質 | 飽和 脂肪酸 | 不飽和 脂肪酸 | コレステ ロール |
|---|---|---|---|---|---|
| 鶏卵・全卵(1個) | 50g | 5.2g | 1.4g | 2.7g | 210mg |
| 鶏卵・卵黄(1個) | 20g | 6.7g | 1.8g | 3.5g | 280mg |
| 鶏・レバー(1個) | 40g | 1.2g | 0.3g | 0.4g | 148mg |
| 豚・レバー(1切) | 30g | 1.0g | 0.2g | 0.3g | 75mg |
| 豚・バラ肉 | 100g | 40.1g | 15.4g | 21.9g | 70mg |
| 牛・サーロイン(和牛) | 200g | 95.0g | 32.6g | 52.3g | 172mg |
| 牛・肩ロース(和牛) | 100g | 37.4g | 12.2g | 21.2g | 89mg |
| 牛・レバー(1切) | 40g | 1.5g | 0.4g | 0.4g | 96mg |
| いくら | 30g | 4.7g | 0.7g | 2.6g | 144mg |
| たらこ(1/2腹分) | 40g | 1.9g | 0.3g | 0.8g | 140mg |
| あんこう・きも(1切) | 20g | 8.4g | 1.7g | 5.4g | 112mg |
| ししゃも・生干し(3尾) | 60g | 4.7g | 0.9g | 2.8g | 180mg |
| しらす干し(大さじ3杯) | 20g | 0.3g | 0.1g | 0.1g | 48mg |
| わかさぎ(5尾) | 30g | 0.5g | 0.1g | 0.3g | 63mg |
| うなぎ(かば焼き・1串) | 50g | 10.5g | 2.7g | 6.6g | 115mg |
| あわび(1/2個) | 100g | 0.3g | 0.04g | 0.1g | 97mg |
| さざえ(1個) | 40g | 0.2g | 0.02g | 0.03g | 56mg |
| するめいか(1/3尾) | 80g | 0.6g | 0.02g | 0.18g | 200mg |
| するめ(1/3枚) | 40g | 1.7g | 0.2g | 0.4g | 392mg |
| うに(大さじ1杯) | 15g | 0.7g | 0.1g | 0.3g | 44mg |
| バター(大さじ1杯) | 13g | 10.5g | 6.6g | 2.6g | 27mg |
| 生クリーム(大さじ1杯) | 12g | 5.4g | 3.3g | 1.4g | 14mg |
| シュークリーム(1個) | 60g | 6.8g | 3.2g | 2.5g | 138mg |
| ショートケーキ(1切) | 100g | 14.0g | 5.3g | 7.0g | 150mg |
| カステラ(厚さ2cm) | 35g | 1.6g | 0.5g | 0.9g | 56mg |
<脂肪酸の含有量>
飽和脂肪酸の多い肉(悪い例)
一般的に肉類には飽和脂肪酸が多く含まれていますが、特にその割合が多いものの一例です。(1人前を目安量としています。)
| 食品名 | 目安量 | 脂質 | 飽和 脂肪酸 | 不飽和 脂肪酸 | コレステ ロール |
|---|---|---|---|---|---|
| 豚・バラ肉 | 100g | 40.1g | 15.4g | 21.9g | 70mg |
| 豚・ロース | 100g | 22.6g | 9.0g | 12.1g | 62mg |
| 牛・バラ肉(和牛) | 100g | 50.0g | 15.5g | 28.0g | 98mg |
| 牛・肩ロース(和牛) | 100g | 37.4g | 12.2g | 21.2g | 89mg |
| 牛・肩肉(和牛) | 100g | 22.3g | 7.1g | 12.6g | 72mg |
| 牛・サーロイン(和牛) | 200g | 95.0g | 32.6g | 52.3g | 172mg |
| ベーコン(5枚) | 100g | 39.1g | 14.8g | 21.6g | 50mg |
| ウインナーソーセージ(5本) | 100g | 28.5g | 10.1g | 16.2g | 57mg |
飽和脂肪酸の少ない肉(よい例)
肉類の中でも飽和脂肪酸の割合が少なく、比較的安心してとることができるものの一例です。(1人前を目安量としています。)
| 食品名 | 目安量 | 脂質 | 飽和 脂肪酸 | 不飽和 脂肪酸 | コレステ ロール |
|---|---|---|---|---|---|
| 豚・ヒレ肉 | 100g | 1.7g | 0.5g | 0.8g | 65mg |
| 豚・もも肉 | 100g | 15.1g | 5.5g | 8.2g | 71mg |
| 豚・肩肉 | 100g | 17.2g | 6.2g | 9.8g | 69mg |
| 牛・ヒレ肉(和牛) | 100g | 15.0g | 5.8g | 7.4g | 66mg |
| 牛・もも肉(和牛) | 100g | 18.7g | 6.0g | 10.1g | 75mg |
| 鶏・ささ身(若鶏) | 100g | 0.8g | 0.2g | 0.3g | 67mg |
| 鶏・むね肉皮なし(若鶏) | 100g | 1.9g | 0.5g | 1.1g | 72mg |
| 鶏・むね肉皮付(若鶏) | 100g | 5.9g | 1.5g | 3.7g | 73mg |
| 鶏・もも肉皮なし(若鶏) | 100g | 5.0g | 1.4g | 2.8g | 87mg |
| 鶏・もも肉皮付(若鶏) | 100g | 14.2g | 4.4g | 8.6g | 89mg |
| 鶏・手羽骨付(若鶏) | 100g | 12.8g | 3.6g | 7.9g | 100mg |
| ボンレスハム(5枚) | 100g | 4.0g | 1.2g | 2.1g | 49mg |
| ロースハム(5枚) | 100g | 13.9g | 5.0g | 7.1g | 40mg |
| ショルダーベーコン(5枚) | 100g | 11.9g | 3.9g | 6.1g | 51mg |
不飽和脂肪酸の多い魚(よい例)
一般的に魚類には不飽和脂肪酸が多く含まれていますが、特にその割合が多いものの一例です。ただし、中にはコレステロールを多く含むものがありますので、両方に気を配るようにしましょう。(1人前を目安量としています。)
| 食品名 | 目安量 | 脂質 | 飽和 脂肪酸 | 不飽和 脂肪酸 | コレステ ロール |
|---|---|---|---|---|---|
| いさき(1尾) | 50g | 2.9g | 0.8g | 1.5g | 36mg |
| いしだい(1切) | 80g | 6.2g | 1.5g | 2.8g | 45mg |
| うなぎ(かば焼き・1串) | 50g | 10.5g | 2.7g | 6.6g | 115mg |
| かつお・秋獲り(1切) | 80g | 5.0g | 1.2g | 2.5g | 46mg |
| かます(1尾) | 120g | 8.6g | 2.5g | 4.8g | 70mg |
| きちじ(1切) | 80g | 17.4g | 3.2g | 11.8g | 59mg |
| ぎんだら(1切) | 80g | 14.9g | 3.6g | 9.2g | 40mg |
| きんめだい(1切) | 80g | 7.2g | 1.7g | 4.3g | 48mg |
| このしろ(1尾) | 60g | 5.0g | 1.4g | 2.7g | 41mg |
| さわら(1切) | 80g | 7.8g | 2.0g | 4.4g | 48mg |
| さんま(1尾) | 80g | 18.9g | 3.3g | 11.5g | 52mg |
| 塩さけ(1切) | 80g | 8.9g | 2.1g | 5.6g | 51mg |
| しろさけ(1切) | 80g | 3.3g | 0.5g | 2.0g | 47mg |
| ししゃも・生干し(3尾) | 60g | 4.9g | 1.0g | 3.1g | 138mg |
| たちうお(1切) | 80g | 16.7g | 4.7g | 8.9g | 58mg |
| にしん(1/2尾) | 90g | 13.6g | 2.7g | 8.6g | 61mg |
| はまち(1切) | 60g | 10.3g | 2.4g | 5.3g | 46mg |
| ぶり(1切) | 70g | 12.3g | 3.1g | 5.7g | 50mg |
| ほっけ・開き干し(1尾) | 100g | 9.4g | 2.0g | 5.9g | 86mg |
| まいわし(1尾) | 40g | 3.7g | 1.0g | 1.8g | 27mg |
| まぐろ・トロ(さしみ5切) | 35g | 9.6g | 2.1g | 5.8g | 19mg |
| まさば(1切) | 80g | 13.4g | 3.7g | 6.2g | 49mg |
| まだい(1切) | 80g | 4.6g | 1.2g | 2.4g | 52mg |
| むつ(1切) | 80g | 10.1g | 1.4g | 7.5g | 47mg |
| めかじき(1切) | 60g | 4.6g | 1.0g | 2.3g | 43mg |
油脂類に含まれる飽和脂肪酸と不飽和脂肪酸の割合
一般的に植物油に含まれる脂肪酸は不飽和脂肪酸の割合が大きいことがわかります。また、植物油はコレステロール含有量が少なく、同時に脂質の酸化を防ぐ働きのあるビタミンEを多く含むものもあります。(1人前を目安量としています。)
| 食品名 | 目安量 | 飽和 脂肪酸 | 不飽和 脂肪酸 | コレステ ロール | ビタミン E |
|---|---|---|---|---|---|
| 牛脂(ヘット) | 12g | 4.9g | 5.8g | 12mg | 0.07mg |
| 豚脂(ラード) | 12g | 4.7g | 6.4g | 12mg | 0.04mg |
| バター/有塩 | 13g | 6.6g | 2.6g | 27mg | 0.2mg |
| マーガリン・ソフトタイプ | 13g | 3.0g | 6.8g | 0.7mg | 2.0mg |
| ショートニング | 13g | 6.0g | 6.1g | 0.5mg | 1.2mg |
| 植物油・オリーブ油 | 12g | 1.6g | 9.8g | 0mg | 0.9mg |
| 植物油・ごま油 | 12g | 1.8g | 9.5g | 0mg | 0.05mg |
| 植物油・米ぬか油 | 12g | 2.3g | 8.8g | 0mg | 3.1mg |
| 植物油・サフラワー油 | 12g | 0.9g | 10.4g | 0mg | 3.3mg |
| 植物油・大豆油 | 12g | 1.8g | 9.4g | 0.1mg | 1.3mg |
| 植物油・調合油* | 12g | 1.3g | 9.8g | 0.2mg | 1.5mg |
| 植物油・なたね油 | 12g | 0.9g | 10.3g | 0.2mg | 1.8mg |
| 植物油・やし油 | 12g | 10.1g | 1.0g | 0.1mg | 0.04mg |
*なたね油1,大豆油1
季節・産地によって数値は増減があります。特に記載のないものは生の数値です。
(4)適切なカロリー(肥満の予防)
摂取したカロリーが消費するカロリーを上回っていれば、その分は脂肪として身体に蓄積されます。それが続くと肥満という結果を生みます。肥満は循環器にさまざまな負担をかけます。
心臓を動かしたり、代謝に使われるなど、身体の機能を最低限維持するために消費されるエネルギーを基礎代謝といいます。基礎代謝量は加齢とともに減少します。ですから「若いころほど食べられなくなった」と嘆くのは無用です。同じカロリー摂取で同じような運動量の生活を送っていても、基礎代謝量が下がるために、年齢を重ねていくうちに太ってしまうと考えてください。
食事によって得るエネルギーは、身体のさまざまな機能を維持するためや、仕事やスポーツなどの日々の活動により消費されます。こうしたエネルギー量は、カロリーという単位であらわします。
私たちに適切なエネルギー量は、標準体重と日々の活動量によって計算することができます。
標準体重は「身長(m)×身長(m)×22」という式で算出できます。例えば身長が165cmの方ですと、次のようになります。
1.65(m)×1.65(m)×22=59.9(kg)
算出した標準体重に、下の表にある日々の活動量に応じた数値を掛けたものが、適切なエネルギー量の目安です。
活動区分による数値
区分 | 活動の内容 | 数値 |
|---|---|---|
| 軽い仕事 | 主にデスクワークをする人、主婦 | 25~30 |
| 中程度の仕事 | 立ち仕事や外回りが多い職業 | 30~35 |
| 重い仕事 | 力仕事の多い職業 | 35~40 |
身長165cmで、デスクワークが多い職業の人の場合は、次のようになります。
59.9(kg)×25=1497(kcal)
59.9(kg)×30=1797(kcal)
従って、1500kcal~1800kcalが1日に摂取する適切なカロリーです。
このほかに、基礎代謝と生活活動強度の区分から算出する方法もあります。
1日の基礎代謝量×生活活動強度(指数)
カロリーのとりすぎは肥満の原因です。
肥満傾向にある人の場合、適正なエネルギー量の食事を続け肥満を解消すると、からだの多くの異常が解決することもあります。かなり太っている方の場合は、まず現在の体重を5%減らすことを目標にしましょう。5%の減量でも効果が期待できます。そこからさらに5%減量すれば、3年以上にわたって効果が続く方が多いようです。
次の表は200kcalの食べ物の例と、体重60kgの人が200kcal消費するための運動の例です。
200kcalの摂取
食べ物・飲み物 | 分量 |
|---|---|
| 米飯(中茶碗) | 1杯 |
| そば・うどん | 1玉 |
| まんじゅう | 1個 |
| チョコレート | 半枚(約35g) |
| せんべい(米菓) | 大4枚 |
| おしるこ | 1杯 |
| カステラ | 1切(約60g) |
| ケーキ | 1個 |
| ジュース | コップ2杯 |
| ビール | 中瓶1本(500cc) |
| 日本酒 | 1合(180cc) |
200kcalの運動
運動 | 時間 |
|---|---|
| 歩く | 48分 |
| 軽いジョギング | 24分 |
| 水泳(クロール) | 9分 |
| 自転車 | 42分 |
| 軽い体操 | 65分 |
| ゴルフ | 42分 |
| バレーボール | 17分 |
| 卓球 | 23分 |
| テニス練習 | 24分 |
| 家事・運転 | 120分 |
| デスクワーク | 120分 |

80kcal相当の運動量
運動の種類 | 時間 |
|---|---|
| 散歩(ゆっくり歩く) | 27分 |
| 歩く(速く歩く) | 12分 |
| 水泳(ゆっくり泳ぐ) | 9分 |
| サイクリング(ゆっくり) | 17分 |
| ゴルフ | 17分 |
肥満を解消する食事は、ただやみくもに量を減らすのではなく、次の点をポイントにすると比較的楽に実践できます。
- 食事と嗜好品(菓子、ジュース、アルコール飲料)を区分し、嗜好品をやめるか減らしましょう。(嗜好品のために食事を減らすことをしない)
- 毎食、主食、主菜、副菜が適量か確認する。
- 甘い物、アルコール飲料の多い人は、やめるか半量にしましょう。
- 米、パンなどの主食の多い人は、まず半量にしてみましょう。
- 油の多い食事を減らし、1日の油の摂取量を大さじ1杯くらいに抑えます。油を減らすためには、調理法もポイントになります。揚げ物では、天ぷら・フライ・唐揚げの順にころものカロリーが高くなります。
- 栄養のバランスのとれた食習慣を身につけましょう。
- 空腹感のあるときは、野菜、海草、きのこ類、こんにゃくなどで量を増やすとよいでしょう。
- 身体に合った適度な運動をしましょう。まず、つとめて歩くことから始めましょう。いきなり激しい運動をするのは避け、徐々に運動を習慣づけましょう。
(5)栄養のバランス
食事で大切なのは、栄養のバランスよく食べる、ということです。
主食・主菜・副菜の組み合わせが基本になります。献立を考える時には、栄養のバランスを考えて、偏らない食事を工夫してください。
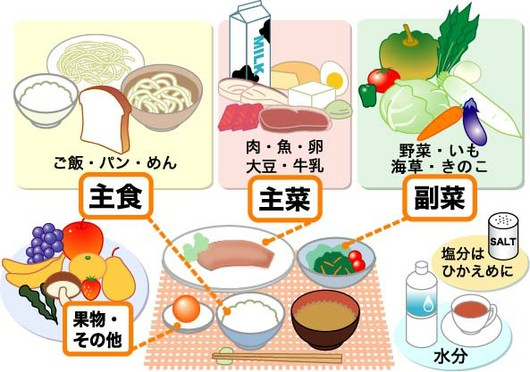
主食は、エネルギーのもとになる炭水化物が主になります。ご飯・パン・麺類などでとりましょう。
ご飯はすぐれたエネルギー源です。朝食をしっかりとることも、1日のよいスタートにかかせません。
麺類を主食にするときは、汁などに含まれる食塩量に気をつけて副菜を増やすなどの配慮をしましょう。
主菜は、からだをつくる働きのたんぱく質や脂質などが主になります。
豆腐や、魚が主菜になる回数を多めにするとよいでしょう。(「低脂肪について」のページ参照)
食事にボリュームが欲しい場合や成長期の子供の食事には肉類を多く、消化力が弱っているときは魚類や肉類の中でも鶏肉にするなど、時と場合によって内容に変化をつけましょう。(「ライフステージに合った食事」のページ参照)
牛乳と卵は良質なたんぱく質を含んでいます。牛乳はカルシウムも多いので、成長期や更年期には心がけてとるようにしましょう。
牛乳や大豆を発酵させたヨーグルトや納豆など発酵食品は、たんぱく源としてだけでなく、身体にとってよい働きがあるものが多いので、献立に加えるようにしましょう。(ワーファリンを服用されている場合は納豆は食べないようにしてください。「ワーファリンの正しい飲み方」のページ参照)
副菜は、からだの調子を整えるビタミンやミネラルが主になります。
緑黄色野菜や、きのこ・海草類を適量とりましょう。ただし、腎臓病の方はカリウムの制限が必要な場合がありますので、医師や栄養士の指導を受けてください。(ワーファリンを服用されている場合はクロレラ・青汁はとらないようにしてください。)
食物繊維は根菜類やきのこ・海草類に多く含まれています。
汁物は実を多くするといろいろな栄養分をとることができ、減塩にもつながります。
果物は、外食をしたときや、間食、デザートなどでとるとよいでしょう。
ただ果糖が多いので、野菜代わりというわけにはいきません。
1日に、にぎりこぶし1つ分ぐらいが目安です。
水分や食塩は疾病によってとる量の制限がありますので、医師の指導に従ってください。
調理や食べ方などは「バランスのよい食事とは」を参考にしてください。
(6)食物繊維・その他
1)食物繊維をとる

食物繊維は消化酵素で消化されない食物中の成分です。胃から腸を通過していくときに、余分なものを吸着して掃除する働きがあります。
食物繊維は便秘を予防し、排便をうながします。
また、腸内で胆汁酸を吸着します。胆汁酸はコレステロールから合成される消化液で、余分なものは小腸で吸収されて胆のうに戻り、再び十二指腸に分泌されるサイクルを持っています。食物繊維が胆汁酸を吸着すると、新しい胆汁酸をつくるために肝臓に貯えられたコレステロールが使われるので、結果的に血液中のコレステロールが減少します。
こうした食物繊維の働きは、高血圧、高脂血症、糖尿病の食事療法にも効果があります。また、食物繊維を多く含む食品はカロリーが少ないため、肥満の防止に役立ちます。

食物繊維を多く含む食品には、麦などの雑穀、豆類、いも類、根菜類、海草類、きのこ類、果物などがあります。
海草類、きのこ類、こんにゃくは低カロリーなので、カロリー制限をしている方にお勧めの食品です。また海草類、きのこ類はビタミン、ミネラルも豊富に含まれているので、積極的にとりましょう。寒天を利用したデザートなど、とりかたも工夫してみましょう。
野菜は生で食べるより、火を通したほうがたくさん食べられます。サラダだけでなく、野菜スープや根菜の煮物などをメニューに加えると食物繊維をたくさんとることができます。
ただし、果物は果糖が多いので食べすぎないように気をつけましょう。
2)アルコールはやめるか、控えめに

アルコールは、カロリーが1g当たり7kcalとされていますが、実際はそれほど多くないとも言われています。また、栄養素がほとんど含まれていません。問題なのは、大量のアルコールによって、肝臓に負担がかかり、代謝がうまくいかなくなったり、基本となる食事療法が偏り、食生活が乱れたりしやすいことです。
また、アルコールは食事で摂取した脂肪の代謝を抑制し、同時に肝臓での中性脂肪の合成を促進するため、高脂血症や脂肪肝の重要な要因となります。中性脂肪の高い人にとって、禁酒はきわめて有効な治療となりますので、ぜひとも実行してほしいことです。
糖尿病、高脂血症、高血圧の患者さんがアルコールをたしなむ場合は、かかりつけの医師の指示に従ってください。ビールなら中瓶1本、日本酒は1合、ウィスキーはダブルで1杯までが病気のない一般の人の適量です。
3)ビタミン、ミネラルを積極的にとる
ビタミン、ミネラルは、生命を維持するための生理作用に深く関わっており、食事療法を実践するにあたっても有効な栄養素です。メニューを考える際には、ビタミンやミネラルを多く含む食品をとり入れるように、工夫しましょう。
2. 疾病別食事療法
(1)高血圧
高血圧は動脈硬化を招き、さらに虚血性心疾患(狭心症、心筋梗塞など)や腎臓病、脳血管疾患を引き起こす要因の1つとなります。高血圧のなかには食事療法で改善が期待できるタイプもあります。
食事療法の基本
- 減塩
高血圧の患者さんの中でも、「食塩感受性」の方は食塩の摂取量で大きく血圧が変動しますので、減塩が最大のポイントになります。「非食塩感受性」の方も減塩は大切な要素です。
大量に発汗した場合を除けば、1日の食塩摂取量は2g程度で十分です。6g未満に抑えるようにしましょう。(「減塩について」のページ参照) - 適切なエネルギー量をとる

肥満は血圧を上げる要因です。栄養士の指導を受け、標準体重を保てるエネルギー量の食事をしましょう。(「適切なカロリー」のページ参照) - バランスよく食べる
エネルギー源は穀類、いも類、豆類からとるようにします。また、野菜中心の脂質を抑えた食事を心がけましょう。ビタミン、ミネラルを積極的にとるのも大切なことです。(「栄養のバランス」のページ参照)
ただし、腎臓病の方はカリウムの制限が必要な場合があります。医師や栄養士の指導を受けてください。(「腎臓病の食事療法」のページ参照) - アルコールは控えめに
多量のアルコールを飲み続けた場合、そうでない人より血圧が高くなります。飲酒量は1日の許容範囲にとどめ、週に1、2日はアルコール抜きの日をつくりましょう。(「食物繊維・その他」のページ参照)
(2)脂質異常症

脂質異常症は動脈硬化を引き起こす大きな要因です。脂質異常症はそれ自体、自覚症状があるわけではありません。しかし、放置しておくと、高血圧、動脈硬化、糖尿病などの原因や誘因となり、脳血管障害や心筋梗塞を起こす可能性も高まります。従って、早期発見をすることが大切で、発見された場合はたとえ自覚症状がなくても、長期の根気ある治療が必要になります。
食生活の変化から、中高年世代だけでなく10代、20代の若い人たちの間でも脂質異常症患者が増える傾向にあります。
患者さんの中には、遺伝的な素因のほか、肝臓病、腎臓病、甲状腺機能低下症、糖尿病から脂質異常症を併発している方もいます。また、肥満に伴って、この症状がみられる患者さんもいます。
血液中の脂肪でとくに問題になるのはコレステロールと中性脂肪です。脂質異常症の患者さんでは、両方の数値が高いケースが多くみられます。食事療法とともに、適度な運動も行いましょう。
食事療法の基本
- 適正体重、適正カロリー
一般に、成人の脂質摂取量は1日のエネルギー所要量の20~30%が望ましいとされています。脂質の摂取量を減らすことは、エネルギー量を減らすことですから、肥満の解消にもなります。(「低脂肪について」のページ参照) - アルコール、甘いものは控えめに
アルコールや甘いものは食事を不規則にする要因になります。また、中性脂肪を増やす直接の原因にもなりますので気をつけましょう。(「食物繊維・その他」のページ参照) - 食物繊維をとる
食物繊維には血中のコレステロール値を下げる効果があります。野菜、海草類、豆類、いも類、こんにゃくなどをメニューにとり入れて、積極的に食べるようにしましょう。(「食物繊維・その他」のページ参照) - 1日3食きちんと食べる
不規則な食事は脂肪を体内にためる原因になります。3食きちんと食べ、間食や夜食をとらない食生活をしましょう。
(3)虚血性心疾患
動脈硬化が原因で心臓に必要な血液が供給されないために起こる狭心症、心筋梗塞を虚血性心疾患といいます。治療では、動脈硬化を進行させないことが重要なポイントとなります。高血圧、糖尿病、高脂血症、肥満、喫煙は動脈硬化を促進します。医師や栄養士の指導を受けて、症状に応じた食事療法を正しく行うようにしましょう。
食事療法の基本
- 減塩
1日に摂取する食塩量は医師の指示量にします。(一般には6g未満)(「減塩について」のページ参照) - 低脂肪・低コレステロール
一般に成人の場合、1日のエネルギー所要量のうち、脂質からとるのは20~30%が望ましいとされています。脂質の摂取量を減らすことは、肥満の予防、解消にもつながります。脂質の中でも、コレステロールの量を低下させる効果のある植物性食品や魚介類を多くとるようにしましょう。(「低脂肪について」のページ参照) - 適切なエネルギー量をとる
肥満は動脈硬化を促進する大きな要因となるだけでなく、心臓にも負担をかけます。肥満気味の方は、医師や栄養士に決められたエネルギー量を守り、適正体重に近づける努力が必要です。(「適切なカロリー」のページ参照) - アルコールはやめるのが基本
心臓にトラブルのある患者さんは、お酒はやめるのが一番。どうしても飲みたい方は、医師の指示に従ってください。(「食物繊維・その他」のページ参照) - 食物繊維をとる

食物繊維にはコレステロールの吸収を抑える効果があります。また、よくかむことで満腹感が得られ、食べすぎの予防にもなります。(「食物繊維・その他」のページ参照) - ビタミン、ミネラルをとる
体の生理機能に関わるビタミン、ミネラルを豊富に含む緑黄色野菜、海草類などは意識的にとるようにしましょう。(「食物繊維・その他」のページ参照) - 1日3食きちんと食べる
3食をきちんと食べることは、体の状態を安定させるためにも大切です。また、食事によって生活のリズムを規則正しいものにすることもできるでしょう。
(4)糖尿病

糖尿病は症状のない時期が長く、治療しないまま放置されるケースが多くみられます。しかし、糖尿病は動脈硬化の要因となるだけでなく、悪化すると網膜症、神経障害、腎症などの合併症も引き起こします。合併症の発症を遅らせ、日常生活を健康に送るために、食事療法は大切な治療法です。
糖尿病の食事療法では、血糖のコントロールが基本になります。必要なエネルギー量と栄養素を過不足なくとり、過剰な摂取をさけることが大切です。また、状態がよくなったからといって油断して暴飲暴食をしてしまうと、せっかくの治療がむだになります。医師、栄養士と連携をとりながら、長期にわたる食事療法を工夫しながら続けていきましょう。
食事療法の基本
- 適切なエネルギー量
医師の指導によって、患者さんの年令、性別、身長、体重、日々の生活活動量などに基づいた1日の食事の量(エネルギ-量)が決められます。糖尿病の患者さんは、1日の指示されたエネルギー量を守るために、ぜひカロリー計算をマスターしましょう。カロリー計算については下記をご覧ください。(「適切なカロリー」のページ参照) - バランスよく食べる
糖尿病の食事療法では、とくによい食品もありませんが、食べてはいけない食品もほとんどありません。毎日、いろいろな食品をとり混ぜて、それぞれ適正な量を食べることが大切です。エネルギー量を減らすために、糖質を含む食品だけを減らすような献立はよくありません。エネルギー量が少なく、ビタミンやミネラル、食物繊維が豊富な表6の食品を積極的に食べましょう。(「栄養のバランス」のページ参照) - アルコール、甘いものは控えめに
糖分を多く含む甘いお菓子などは、血糖の上昇につながるので控えたほうがよいでしょう。甘いものやアルコールは中性脂肪を増やす直接の原因にもなります。また、食事が不規則になりやすいので気をつけましょう。(「食物繊維・その他」のページ参照) - 食物繊維をとる
食物繊維はコレステロールを減らし、脂質の吸収を抑える効果があります。野菜、海草類、豆類、いも類、こんにゃくをメニューにとり入れて、積極的に食べるようにしましょう。(「食物繊維・その他」のページ参照) - 1日3食きちんと食べる
同じエネルギー量の食事でも、1食だけに集中して食べると血糖の変動が大きくなります。3度の食事は均等を基本とし、規則正しく適量食べるようにしましょう。
◇糖尿病の食事療法におけるカロリーの計算方法
(具体的なカロリー計算の方法については、医師や栄養士の説明をよく聞いてください。)
糖尿病の食事療法では、80kcalを1単位として計算する食品交換表を活用したカロリー計算が用いられます。1日の指示エネルギー量が1,600kcalならば、20単位ということです。また、エネルギー量だけでなく、どのような食品からどれだけのエネルギーを摂取するかというバランスも大切です。
糖尿病の食事療法では、必ず下記の表が使用されます。同じ表の食品は、同じ単位ずつ交換できますが、違う表の食品とは交換できないことから 食品交換表と呼ばれてきました。この食品交換表では、含まれている栄養素が似ている食品を一つのグループにまとめて、 6つのグループに分けています。各自の食習慣や嗜好にも合わせて食品交換表を活用し、医師・栄養士と相談しながらバランスのよい食事を続けていきましょう。
6つの食品グループ
| 分類 | 食品 | |
|---|---|---|
主に糖質を 含む食品 | 表1 | 穀類(ごはん、うどん、中華めん、もち、パン、そば、スパゲティ、コーンフレークなど)、 いも(さつまいも、じゃがいも、やまいも、里いもなど)、 糖質の多い野菜と種実(とうもろこし、かぼちゃ、れんこん、くり、ぎんなんなど)、 豆類(大豆は除く。あずき、そら豆、グリーンピースなど)  |
| 表2 | くだもの(りんご、なし、洋なし、桃、ぶどう、バナナ、みかん、グレープフルーツ、いちご、柿、スイカ、メロン、びわ、パイナップル、パパイア、マンゴーなど) | |
| 主にたんぱく質を含む食品 | 表3 | 魚介類(たい、たら、あじ、かつお、まぐろ、さけ、さんま、あさり、ほたて、はまぐり、イカ、たこ、えび、かに、うに、かまぼこ、はんぺんなど)、 肉類(牛サーロイン、牛ヒレ、牛もも、牛ひき肉、豚ロース、豚ひき肉、鶏むね、鶏もも、鶏手羽、鶏ささみ、鶏ひき肉、ひつじ、あひる、鶏すなぎも、レバー、牛タン、ハム、ソーセージなど)、 卵(鶏卵、うずら卵、卵とうふなど)、 チーズ(プロセスチーズ、カマンベールチーズ、パルメザンチーズなど)、 大豆とその製品(大豆、絹ごしとうふ、木綿とうふ、おから、生あげ、あぶらあげ、枝豆、納豆、きなこ、ゆば、豆乳など)  |
| 表4 | 牛乳・乳製品(チーズは除く。牛乳、低脂肪牛乳、ヨーグルト、エバミルク、スキムミルクなど) | |
| 主に脂質を含む食品 | 表5 | 油脂(ドレッシング、マヨネーズ、植物油、マーガリン、バター、ラードなど)、 多脂性食品(アボカド、ベーコン、豚ばら肉、サラミ、クリームチーズ、アンコウ肝、胡麻、アーモンド、ピスタチオ、ピーナッツ、ポテトチップスなど)  |
| 主にビタミン、ミネラルを含む食品 | 表6 | 糖質の多くない野菜(アスパラガス、小松菜、さやいんげん、トマト、にんじん、ピーマン、ブロッコリー、ほうれん草、かぶ、キャベツ、きゅうり、ごぼう、セロリ、大根、たけのこ、たまねぎ、なす、レタスなど)、 海草類(昆布、のり、わかめ、いわのり、ところてん、ひじき、もずくなど)、 きのこ類(しいたけ、えのきだけ、まいたけ、きくらげ、マッシュルーム、しめじなど)、こんにゃく(板こんにゃく、しらたきなど)  |
| 調味料 | みそ、砂糖、みりん、トマトケチャップ、はちみつ、カレールーなど | |
※糖尿病のカロリー計算でいう"表"とは、食品のグループのことです。
いわゆる6群表とも分類が違いますが、糖尿病の食事療法で長く用いられ、効果を出している分類法です。
カロリー計算をするための必要物品
- 筆記用具
- ノート
- 電卓
- 台ばかり
- 糖尿病治療のための食品交換表
カロリー計算の方法
- 食べたい料理の材料をメモする。
- 食品を交換表のグループに分ける。
- グループごとの1食の単位類が指示どおりになるよう単位を材料ごとに配分し、食べられる量を割り出す。
(単位配分×1単位重量=食べられる量) - 食品の重さを計る。
(慣れてくると、厳密に計量しなくても目分量で見当がつくようになるでしょう。)
食事療法を長続きさせるコツ
- 家族と同じ食事をとる
特別に難しく考えて、糖尿病食として別に調理していると長続きしなくなります。量を制限すれば家族と同じ食事をとっても問題ありません。その場合、大皿からとり分けると分量がわかりにくくなるので、自分の指示単位に合わせて食べる分だけとり分けておきましょう。また、小皿や小鉢を利用し皿数を多くして、食卓をにぎやかにするのもよいでしょう。 - 味は薄味に
味を濃くすると主食をたくさん食べてしまうので、薄味の食事に慣れましょう。材料の新鮮なものを利用することで旨味、香りなどをいかすようにするとよいでしょう。 - 低エネルギー食品で満腹感を
肥満を伴った糖尿病の食事では、空腹感との戦いはやむを得ません。きのこ類・コンニャク・海草などを上手に利用しましょう。また、よくかむと少ない量で満腹感が得られます。
(5)腎臓病
腎臓は体内での水分や食塩量の調節のほか、血液中の不要なものをろ過して尿中に排泄する働きを持っています。また、赤血球をつくるために必要なホルモンや、血圧の調節をするホルモンを分泌するなどの重要な働きもしています。
腎臓の機能が低下すると、身体に不要なものを排泄できなくなったり、逆に必要なものまで排泄してしまうなどの症状があらわれ、体液の状態を正常に保てなくなります。
腎臓病の食事療法は、腎臓の負担を少なくして病気の進行を遅らせるためのもので、1人1人の症状によって内容が異なります。また腹膜透析(CAPD)を行う場合、血液透析(HD)を行う場合は、治療効果を妨げないよう、それまでの食事療法と異なる点に制限が必要となります。医師、栄養士の指導のもと、症状に応じた正しい食事療法を行ってください。
食事療法の基本
1.たんぱく質の制限
脂質や糖質と異なり、たんぱく質が代謝されると老廃物(窒素化合物)が残ります。この老廃物は腎臓でろ過されて尿中に排泄されるため、大量にたんぱく質をとると腎臓の負担が増え、ますます腎機能を悪化させることになります。そのため、腎臓病ではたんぱく質の制限が必要になります。
腎臓病の食事療法では、たんぱく質3gを1単位とし、たんぱく質を含む食品と、たんぱく質を含まずにエネルギー源となる食品に大きく分け、それぞれの栄養素でグループ分けした食品交換表をもとにメニューを考えます。また、食事療法の助けとなる治療用特殊食品も数多くありますので、これらを上手に利用することも食事療法を続けていくのに有効な手段です。
<食品100g中のたんぱく質含有量>
たんぱく質の少ない食品
| 食品名 | たんぱく質 含有量(g) | エネルギー (kcal) | 食品名 | たんぱく質 含有量(g) | エネルギー (kcal) | |
|---|---|---|---|---|---|---|
| 魚 介 類 | しらうお | 13.6g | 77 | なまこ | 4.6g | 23 |
| はたはた | 14.1g | 113 | しじみ | 7.5g | 64 | |
| わかさぎ | 14.4g | 77 | あさり | 6.0g | 30 | |
| どじょう | 16.1g | 79 | かき | 6.6g | 60 | |
| たちうお | 16.5g | 266 | ほたて | 13.5g | 72 | |
| まながつお | 17.1g | 175 | かに | 13.9g | 63 | |
| にしん | 17.4g | 261 | うに | 16.0g | 120 | |
| たら | 17.6g | 77 | たこ | 16.4g | 76 | |
| あなご | 17.3g | 161 | するめいか | 18.6g | 86 | |
| かまぼこ | 16.2g | 103 | くらげ/塩蔵 | 5.2g | 22 | |
| 肉 類 | 牛肉肩ロース | 13.8g | 411 | 鶏もも(若鶏) | 16.6g | 204 |
| 牛肉ばら | 11.0g | 517 | ウインナー | 13.2g | 321 | |
| 牛肉もも | 19.2g | 259 | ベーコン | 12.9g | 405 | |
| 豚肉肩ロース | 17.7g | 256 | ラムロース | 15.6g | 310 | |
| 豚肉ばら | 13.4g | 434 | 鶏卵 | 12.3g | 151 | |
たんぱく質の多い食品
| 食品名 | たんぱく質 含有量(g) | エネルギー (kcal) | 食品名 | たんぱく質 含有量(g) | エネルギー (kcal) | |
|---|---|---|---|---|---|---|
| 魚 介 類 | かつおなまりぶし | 38.0g | 173 | からふとます | 21.7g | 154 |
| 丸干し(うるめいわし) | 45.0g | 239 | ぶり | 19.2g | 257 | |
| かつお(春) | 25.8g | 114 | いわし | 19.8g | 169 | |
| まぐろ(きはだ) | 24.3g | 106 | するめ | 69.2g | 334 | |
| しらすぼし | 23.1g | 113 | すじこ | 30.5g | 282 | |
| うなぎ(かばやき) | 23.0g | 293 | たらこ | 24.0g | 140 | |
| 塩さけ | 22.4g | 199 | くるまえび | 21.6g | 97 | |
| 肉 類 | 鶏むね(若鶏) | 21.3g | 145 | 牛レバー | 19.6g | 132 |
| 鶏ささみ(若鶏) | 23.0g | 105 | 豚レバー | 20.4g | 128 | |
種類や部位(皮・脂肪の有無)によっても含有量が変わってきます。詳しくは栄養士の指導を受け、成分表などでご確認ください。
季節・産地によって数値は増減があります。特に記載のないものは生の数値です。
2.十分なエネルギー量をとる
摂取するエネルギー量(カロリー)が不足すると、体内に貯えられていたたんぱく質がエネルギー源として消費されます。その結果、筋肉組織などの細胞が壊されて血液中の窒素化合物が増え、腎臓の負担が大きくなります。また、細胞内にあったカリウムが血液中に流出するため、カリウム濃度も上昇し、心臓に悪影響を与えてしまいます。たんぱく質を制限しているときは糖質や脂質でエネルギーを補う必要があります。
たんぱく質摂取量に制限があるため一度の食事に使える食品の数や量は限られてしまいます。エネルギー量を確保するためには油や、でんぷんを使った調理をうまく活用しましょう。
ただし、糖尿病性腎症の方はこのとおりではありませんので、医師の指示を受けて食事療法を進めてください。
エネルギーを高める調理法例
| 卵 (50g) | ゆで卵 76kcal | 目玉焼き 131kcal | スクランブルエッグ 219kcal |
|---|---|---|---|
 |  油6g |  油10g/牛乳20g/砂糖10g | |
| 魚 (45g) | 焼魚 90kcal | あんかけ 233kcal | ムニエル 273kcal |
 |  小麦粉10g/油12g 砂糖5g/かたくり粉3g |  小麦粉40g/バター6g マヨネーズ15g | |
| なす (70g) | 焼きなす 15kcal | しぎ焼き 137kcal | てんぷら 209kcal |
 |  ごま油12g/ごま2g |  油15g/小麦粉15g | |
| ご飯 (120g) | ご飯 202kcal | チャーハン 320kcal | ピラフ(炊きこみ) 424kcal |
 |  油12g/にんじん10g ピーマン10g/マッシュルーム10g |  油12g/バター7g レーズン20g |
3.塩分の制限
塩分(ナトリウム等)は血液の浸透圧を保つために大切です。しかし、腎臓の機能が低下すると、ナトリウムや水が尿として排泄できなくなり、むくみの原因となります。また、高血圧も食塩(ナトリウム)のとりすぎによって起こります。食塩制限が不十分であると、利尿剤の効果が半減してしまうといわれていますので、食塩の制限を守りましょう。(「減塩について」のページ参照)
4.カリウムの制限
腎臓の機能が低下するとカリウムが排泄できなくなり、血液中のカリウムが増加することがあります。カリウムの増加は不整脈を起こしたり、心臓を停止する危険がありますので、医師によりカリウム制限を指示された場合は、カリウムの制限を守るようにしてください。
カリウムの減らし方
カリウムは水に溶ける性質があり、食品を刻んで水にさらす、ゆでこぼすことで調理前の1/5~1/2に減らすことができます。
食べ方の注意
- いも類は、小1個(50g)まではゆでこぼさなくてもよいが、他に重なる場合は、ゆでこぼす。
- 果物は全般的にカリウムを多く含む。特にアボカド、メロン、バナナ、ドライフルーツは避けたほうがよい。缶詰の果物はシロップの中にカリウムが溶け出しているので、シロップは飲まない。1日にとる果物は、みかん1個またはりんご半分程度にする。
- 煮豆類は避ける。納豆を除く大豆加工品(豆腐、油揚げなど)はカリウムが比較的少ないので、メニューに入れてよい。
- 干物類(丸干し、煮干し、かつお節など)は少量にする。
- 昆布巻きなど、大量に海草を使う食品は食べないようにする。
- インスタントコーヒーは薄めに入れる。玉露、抹茶はカリウムが多いので避ける。症状に応じて、カリウムのほか、リン、水分の制限が必要になることがありますので、医師や栄養士の指導のもと正しい食事療法を進めるようにしてください。
カリウム量に注意が必要な食品例
|
主な食品に含まれるカリウムの量の例を次にあげましたので参考にしてください。
食品100g中のカリウム含有量
| 食品群 | カリウム量 | |||||
|---|---|---|---|---|---|---|
~100mg | 100~250mg | 250~500mg | 500~1000mg | 1000mg以上 | ||
| 糖質 | 穀類 | うどん/ゆで(9) そば/ゆで(34) ご飯/精白米(29) ご飯/はいが米(51) 中華めん/ゆで(60) 食パン(97) ご飯/玄米(95) | フランスパン(110) | とうもろこし(290) | ||
| いも類 | はるさめ(13) しらたき(12) | じゃがいも/水煮(340) | 長いも(430) 里いも(560) フライドポテト(660) 焼きいも(540) 干しいも(980) | ポテトチップス (1200) | ||
| 砂糖・甘味類 | 上白糖(2) はちみつ(18) | ミルクチョコレート(440) | 黒砂糖(1100) | |||
| 脂質 | 種実類 | 炒り胡麻(410) | 甘栗(560) カシューナッツ(590) ぎんなん/ゆで(580) ヘーゼルナッツ(610) アーモンド/乾(760) ピーナッツ/乾(740) ピスタチオ(970) | |||
| たんぱく質 | 豆製品 | もめん豆腐(140) 生あげ(120) 絹ごし豆腐(150) | 米みそ(380) えんどう豆/ゆで(260) あずき/ゆで(460) いんげん豆/ゆで(470) | 納豆(660) 大豆/ゆで(530) 豆みそ(930) | きな粉(2000) | |
| 魚介類 | あさり/味付け(35) | かまぼこ(100) かき(190) たこ/ゆで(240) | 赤貝(290) さば(330) うなぎ/蒲焼(300) 塩さけ(320) かつお(春)(430) ぶり/焼き(440) まぐろ赤み(380) 大正えび(360) ししゃも/干し、焼き(400) みがきニシン(430) さんま/焼き(260) たらこ/焼き(340) いわし丸干し(470) | さわら/焼き(610) かつお節(940) あゆ/焼き(510) | するめ(1100) | |
| 肉類 | 鶏手羽(210) 豚ばら肉(220) 和牛タン(230) ベーコン(210) | 豚ロース(310) 鶏ささみ(420) 和牛肩肉(280) ボンレスハム(260) 鶏レバー(330) 和牛ヒレ肉(340) ロースハム(260) 鶏もも肉(290) 鶏むね肉(340) | ||||
| 卵類 | ピータン(65) | 生卵(130) うずら(150) | ||||
| 乳類 | バター/有塩(28) プロセスチーズ(60) | カマンベールチーズ(120) ヨーグルト(170) 牛乳(150) アイスクリーム(190) | スキムミルク(1800) | |||
| ビ タ ミ ン ・ ミ ネ ラ ル | 野菜類 | たけのこ/缶詰(77) | タマネギ/ゆで(110) 小松菜/ゆで(140) ブロッコリー/ゆで(180) きゅうり(200) キャベツ(200) トマト(210) | 春菊/ゆで(270) にんじん(270) たけのこ/ゆで(470) かぼちゃ/ゆで(430) ほうれん草/ゆで(490) タラの芽(460) | 枝豆/ゆで(490) | |
| 果物類 | りんご(120) グレープフルーツ(140) みかん(150) 柿(170) いちご(170) | キウイ(290) メロン(350) バナナ(360) | 干し柿(670) アボカド(720) 干しぶどう(740) | あんず/乾(1300) | ||
| その他 | 塩抜きもずく(2) | 生しいたけ(280) えのきだけ(340) マッシュルーム(350) わかめ水戻し(260) | 干ししいたけ(2100) ココア(2800) インスタントコーヒー(3600) ひじき(6400) 昆布(8200) 抹茶(2700) | |||
季節・産地によって数値は増減があります。特に記載のないものは生の数値です。
5.良質のたんぱく質をとる
長期にわたるたんぱく質の制限が必要な場合は、身体に欠くことのできない必須アミノ酸を多く含んだ良質のたんぱく質をとるようにしましょう。摂取するたんぱく質の半分以上を、体内で効率よく利用される動物性食品(卵、牛乳、魚、肉類、大豆製品など)でとるとよいでしょう。
豆腐などの大豆製品は、植物性たんぱく質の中では栄養価が高く、鉄分の吸収も助けます。動物性食品と組み合わせてとると、腎不全でみられる貧血に対しても効果的です。ただし、たんぱく質を含む食品にはカリウムやリンも含まれているので注意が必要です。医師、栄養士の指導に従ってください。
腹膜透析(CAPD)を行う場合
CAPDを行う場合は、CAPDの透析液に添加してあるブドウ糖の一部が腹膜から吸収されてエネルギー源となるため、エネルギー制限が必要となります。また、良質のたんぱく質を必要量とること、水分・塩分を控えることが重要になります。CAPDは効率よくカリウムを除去しますので、原則としてカリウムは制限しません。(CAPDについては「腎不全の治療」のページ参照)
- エネルギー量の制限
透析液のブドウ糖濃度によって吸収されるエネルギー量は違いますが、一般に1日に400~500kcalが吸収されます。そのため、この分だけ食事からとるエネルギー量を減らさなくてはなりません。痩せた方はあまり気にしないでよいのですが、標準体重や肥満気味の方は、糖質と脂質を減らしてエネルギー量の制限を守らないと、どんどん太ってしまう恐れがあります。 - 良質のたんぱく質を必要量とる
CAPDの場合、1日に5~10gのたんぱく質が透析液に漏れ出てしまうので、たんぱく質は多めにとってください。摂取量は健康な場合のたんぱく質必要量(体重1kg当たり1.2g)より15%程度多くしてもよいでしょう。(上記参照) - 水分・塩分の制限
CAPDは水分や塩分の制限がないと考えている方がいますが、これは間違いです。CAPDでの水分の管理にも限界がありますし、水分を除去するためにブドウ糖濃度の高い透析液を使うと、肥満につながる恐れがあります。水分は控えめにするよう心がけてください。また、塩分の制限は水分を管理する上でも大切ですので、1日7~10g以下に抑えるようにしてください。(「減塩について」のページ参照)
血液透析(HD)を行う場合
血液透析を行う場合、カリウムの制限、良質のたんぱく質を必要量とること、十分なエネルギーをとることに加え、水分管理が重要になります。食事内容は透析の治療効果に大きく影響しますので、正しい食事療法を続けることが大切です。(血液透析については「腎不全の治療」のページ参照)
- 水分・塩分の制限
透析の終了時から次の透析までの間にみられる体重の増加は、水分がたまるためです。透析の患者さんにとって、体重管理は即ち水分管理であり、とても大切です。また、塩分をとりすぎると喉が渇くため水分の制限が難しくなります。上手に水分を管理するために、塩分制限をきちんと守るようにしましょう。(「減塩について」のページ参照) - カリウムの制限
血液透析をしていると血液中のカリウムの量が多くなりやすいので、しっかり制限を守りましょう。(上記参照) - 良質のたんぱく質を必要量とる
透析を始めた患者さんは、健康な人のたんぱく質必要量(体重1kg当たり1.2g)と同等のたんぱく質をとってよいでしょう。ただし、良質のたんぱく質を選びましょう。(上記参照) - 十分なエネルギー量をとる
エネルギー量が不足すると、体タンパクの異化が亢進し、カリウムも高くなりやすくなります。また、貧血も改善しません。長期にわたり腎臓病の治療を続けている患者さんは、どちらかというと痩せ気味の方が多いので、エネルギーをしっかりとるようにしてください。(上記参照)
参考文献
7訂日本食品成分表 / 日本人の食事摂取基準(2020年版) / 食生活指針の解説要領(文部科学省 厚生労働省 農林水産省) / 糖尿病食事療法のための食品交換表(日本糖尿病学会編/日本糖尿病学会・文光堂) / 健康・栄養-知っておきたい基礎知識(国立健康・栄養研究所国民健康栄養振興会/第一出版) / 腎臓病食品交換表(医歯薬出版株式会社) / 新しい臨床栄養管理(医歯薬出版株式会社) / わかりやすい栄養学(三共出版) / 臨床栄養学(南江堂)/高血圧治療ガイドライン2019/脂質異常症診療ガイドライン2018
最終更新日:2025年08月06日








