患者の皆様へ
肺高血圧症
目次
- はじめに
- 心臓と肺のはたらきについて
- 肺高血圧症はどんな病気?
- 肺高血圧症になるとどんな症状が出るの?
- 肺高血圧症にはどんな種類があるの?
- 肺高血圧症にはどんな検査があるの?
- 肺動脈性肺高血圧症(PAH)はどう治療するの?
- 慢性血栓塞栓性肺高血圧症(CTEPH)はどう治療するの?
- そのほかの肺高血圧症の治療についておしえて
- 肺動脈バルーン形成術(BPA)について詳しくおしえて(BPAの詳細)
- 肺高血圧症って治るの?(肺高血圧症の治療後の長期経過)
- 日常生活ではどんなことに留意したらいいの?
- 医療費が心配です(肺高血圧症の助成制度:指定難病患者さんへの医療費補助)
- 肺高血圧症リンク
- 国立循環器病研究センター 肺循環科の特徴
- おわりに
1. はじめに
「肺」高血圧症とはどのような病気なのでしょうか? 「高血圧症」はよく耳にするけれど、いったい何が違うのか?と思われる方もいるかもしれません。肺高血圧症は、いわゆる高血圧症とは異なり、心臓から肺に血液を送る血管である“肺動脈”の血液の流れが悪くなることで、肺動脈の血圧が高くなる病気です。肺動脈の血圧が高くなると、心臓に負担がかかり、息切れやだるさ、足のむくみ、失神、喀血といった症状が出るようになります。
以前は十分な治療法がありませんでしたが、この20年で肺高血圧症の治療は大きく進歩しています。肺高血圧症は放置すると命にかかわる危険な病気ですが、循環器専門の病院で治療を受けた多くの患者さんに症状などの改善がみられ、予後も良くなってきました。ここでは肺高血圧症がどのような病気か、その原因や、種類、診断方法、治療法などについて最新の情報をもとにご説明します。
2. 心臓と肺のはたらきについて
肺高血圧症の患者さんは、心臓から肺に血液を送るための血管である“肺動脈”の血液の流れが悪くなっています。血液が流れにくくなると肺の血圧が高くなり、心臓と肺をつなぐ肺動脈に負担がかかるため、心臓と肺に機能障害が起こります。肺高血圧症への理解を深めるために、まずは心臓と肺のはたらきについて理解しましょう。
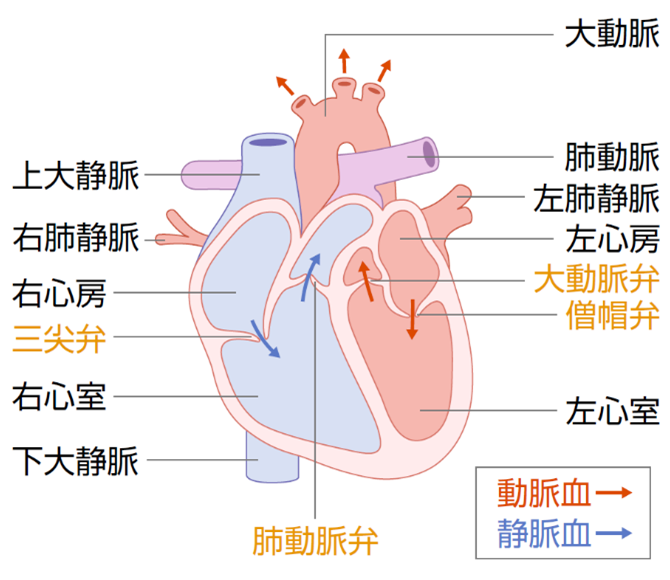
心臓の構造とはたらき
ヒトの心臓は、右心房、右心室、左心房、左心室の4つの部屋に分かれています(図1)。それぞれの部屋が規則的に収縮することで、ポンプのように血液を全身に送り出しています。
右の心房と心室の間には三尖弁(さんせんべん)、左の心房と心室の間には僧帽弁(そうぼうべん)、右心室の出口には肺動脈弁、左心室の出口には大動脈弁があります。これらの弁は血液の逆流を防いでスムーズに流すはたらきをしています。
肺と気管の構造とはたらき
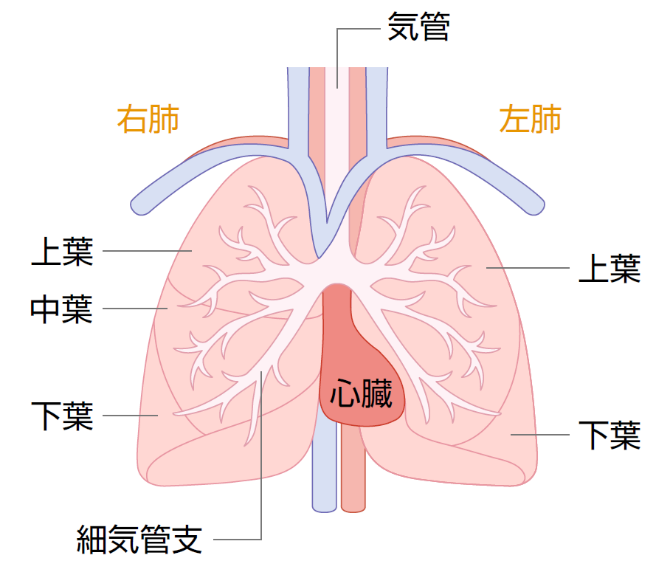
肺は、大気中から酸素を血液に取り込み、二酸化炭素を体の外に出す「ガス交換」をする臓器です。心臓を挟んで左右に2つあり、右肺は上葉、中葉、下葉という3つの部分に分かれています。左肺は心臓が左に寄っているため右肺よりわずかに小さく、上葉と下葉の2つに分かれています(図2)。
鼻や口から吸い込んだ空気は、気管を通して肺へ入ります。気管の左右へ分岐して肺につながっている部分を気管支といいます。気管支はさらに枝分かれを繰り返して細くなり、その先にはガス交換の場である肺胞があります。肺動脈は細かく枝分かれした気管支にそって走っています。
心臓と肺の関係
ヒトが生きるためには、酸素が必要です。肺で、大気中から得た酸素を血液に取り込み、その血液を心臓が全身に送り出すことで、全身の臓器が酸素を受け取ってはたらくことができます。
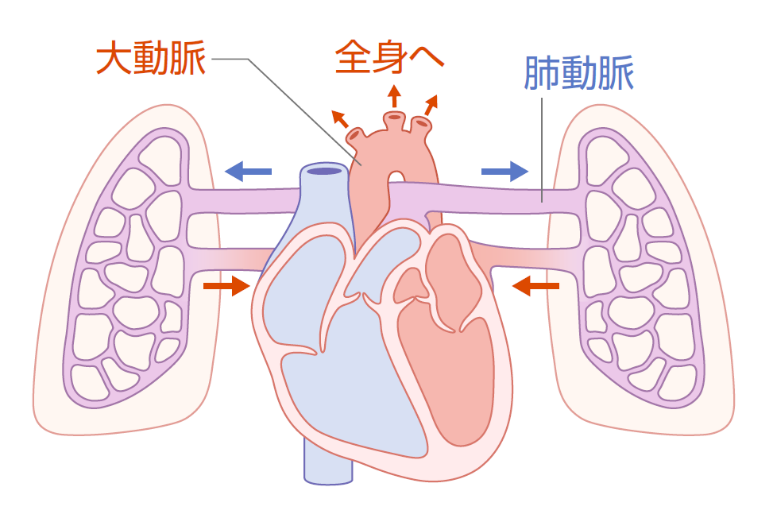
肺でのガス交換によって、酸素をたくさん含む血液を動脈血といいます。動脈血は、肺静脈を通って左心房から左心室へ、そして大動脈を通って全身へと送り出されます。そして全身を回って二酸化炭素や老廃物を受け取ると、静脈血となります。静脈血とは、二酸化炭素をたくさん含む血液のことです。静脈血は、大静脈から右心房、そして右心室を通って、肺動脈へ送られます。
肺動脈を通って肺に戻った静脈血は、肺のガス交換によって、再び酸素を豊富に含んだ動脈血となり全身をめぐります。このような心臓と肺のはたらきのおかげで、いつも新鮮な酸素を全身へ運ぶことができるのです。
肺高血圧症では、心臓と肺をつなぐ肺動脈の血液の流れが悪くなるため、全身をめぐる酸素の量が不足します。そのため、少し動くと息苦しくなる・息切れがするといった症状が出てきます。
3. 肺高血圧症はどんな病気?
心臓からは“大動脈“と“肺動脈”という2つの動脈が出ています(図4)。大動脈は全身に、肺動脈は肺に血液を送るための血管です。
肺高血圧症は、肺動脈の流れが悪くなることで、心臓と肺に機能障害が起こる病気です。
肺動脈などの肺血管や心臓、肺に何らかの異常が起きると、肺動脈の血液の流れが悪くなり、肺動脈圧が高くなることがあります(図5)。平均肺動脈圧が25mmHg以上(近いうちに20mmHgに変更される可能性があります)になると肺高血圧症と診断されます。
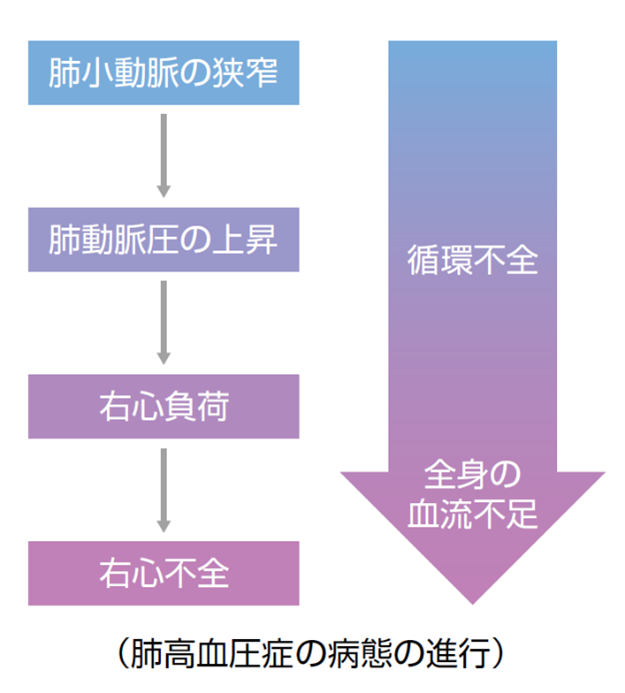
肺動脈圧が高くなる原因はさまざまですが、肺小動脈の狭窄や血栓症、左心性疾患などがあげられます。
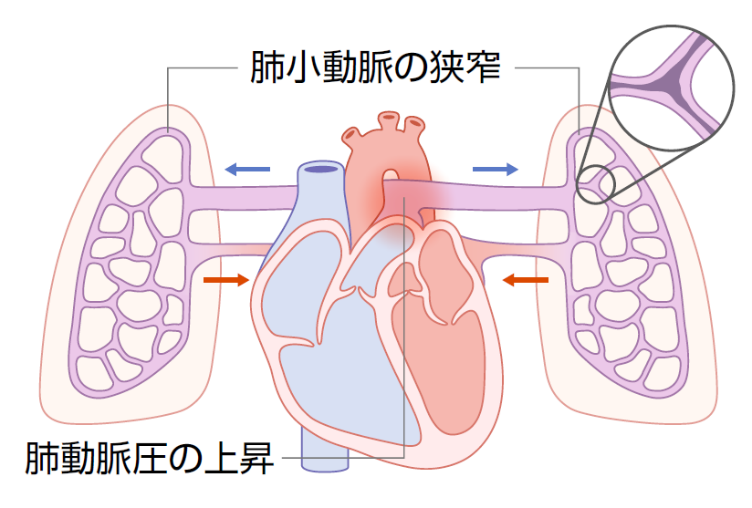
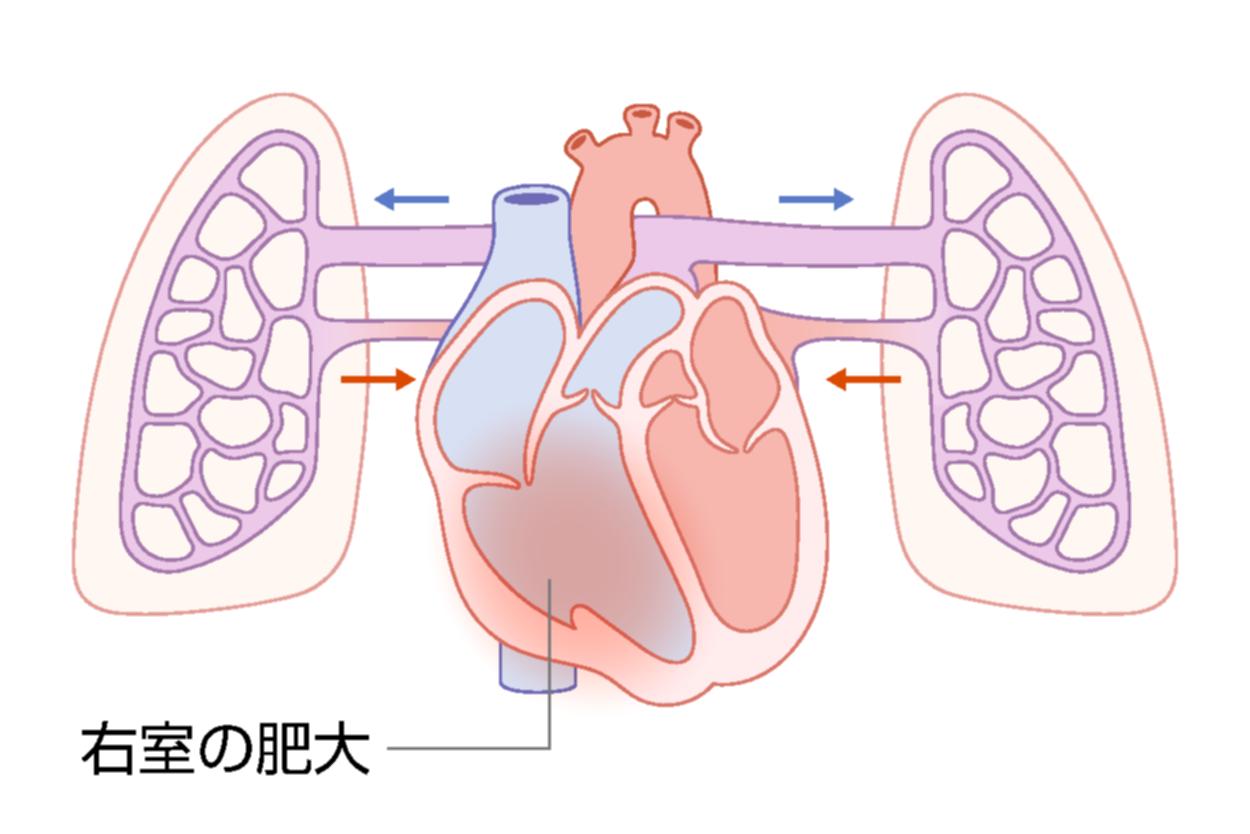
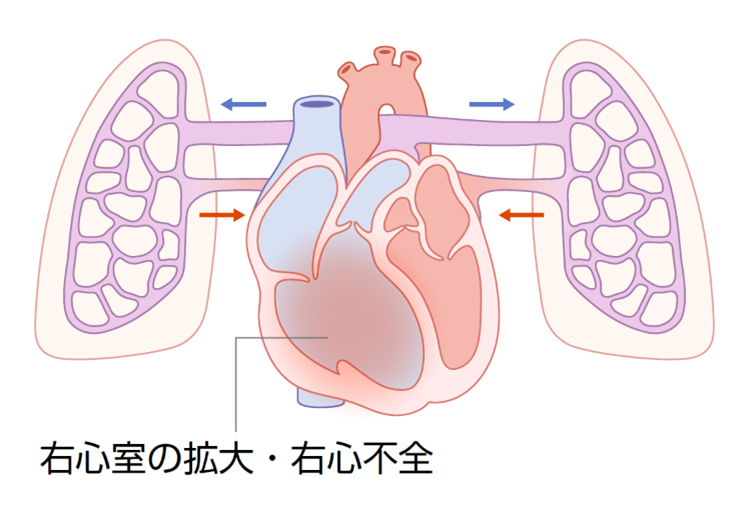
肺動脈圧が高くなると、肺動脈に血液を送る役割を持つ右心室にも高い圧力がかかります(図6)。初めのうちは、その圧力に負けないよう、右心室は肥大することで元気さを保とうとします。しかし、右心室はもともと高い圧力に長期間耐えられるようにはできていないので、やがて右心は拡大し、機能が低下して右心不全が進みます(図7)。肺高血圧症を治療せずに放置すると、さらに肺高血圧と心不全が進行し、数年以内に命を落としてしまうこともあります。
4. 肺高血圧症になるとどんな症状が出るの?
初期は症状が軽いか無症状の場合も多くあり、症状を自覚するころには病気が進行していることが考えられます。肺動脈の血圧が高くなると、心臓に負担がかかり、息苦しさや体のだるさ、足のむくみ、失神、喀血など、いくつもの症状が重なってあらわれます。右心不全の悪化がさらに進むと、血液循環はよりいっそう悪くなり、少し動くだけでも息苦しさを感じます。立ち上がるだけでも気を失いかけたり、お腹に水がたまったり、チアノーゼ(全身に酸素が十分に行きわたらず、皮膚や唇などの粘膜が青みを帯びてくること)を起こすこともあります。

息苦しさ・息切れ
患者さんが病院を訪れるきっかけとして最も多い症状です。普段であれば何ら問題なく上れた階段や坂道で、息が上がって苦しくなるといった症状を訴える患者さんが多くいらっしゃいます。初期のころは休めばすぐ動けることもありますが、進行すると軽い労作でも疲れてしまい、途中で休まないとそれ以上動けないような状態になります。
また、肺動脈の流れが悪くなると、動脈血中の酸素濃度が低くなることもあります。心臓は酸素不足を補うため、頻繁に血液を送り出し、安静にしていても脈拍が増え、1分間で100回以上となることも珍しくありません。脈拍が増えると、呼吸の回数も増加し、息苦しさや息切れを感じます。
肺高血圧症の重症度の評価
自覚症状の程度を4つに分類した評価を使用して、肺高血圧症がどのくらい重症かを判断します(図8)。Ⅰ度が一番軽症で、度数が上がるほど重症度が高くなります。
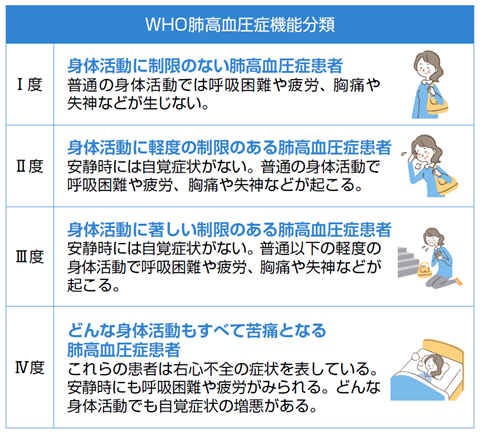
Barst RJ,et al.J Am Coll Cardiol2004; 43(12 Suppl S): 40S47S.
失神やショック状態
特に重症の患者さんは、失神やショック状態となることがあります。原因は心臓から流れる血液量が減って血圧が低下することや、神経反射の影響があるためと考えられています。病状が極めて重い場合は、突然死することもあります。
血痰、喀血
肺高血圧症が進行すると、肺の血管が破れることがあります。血管が破れると、血液が肺の息をする部分(気管支)に流れ込み、痰に血が混じったり、咳と一緒に血を吐いたりといった症状がみられます。
足や全身のむくみ
肺高血圧症の進行によって、心臓に負担がかかり右心室のはたらきが悪くなると、静脈圧が上昇して全身に血液の貯留が起こります。その結果、顔面や下肢のむくみが生じたり、肝臓が大きくなり右上腹部が痛んだり、食欲がなくなったりします。肝臓が悪くなると、体が黄色くなる「黄疸」もみられます。
5. 肺高血圧症にはどんな種類があるの?
肺高血圧症は原因の違いによって、大きく5種類に分類されます(図9)。原因に応じて治療方法も異なりますので、ご自身の肺高血圧症の種類について理解しておきましょう。
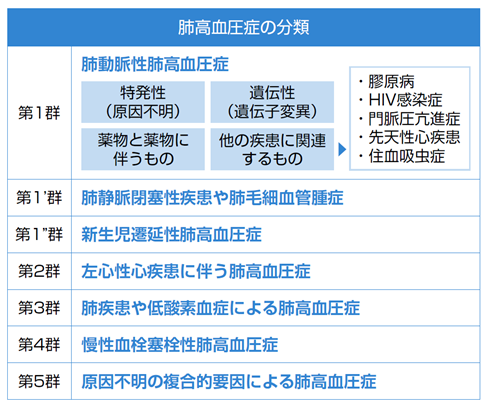
Simonneau G,et al. J Am Coll Cardiol 2013. 62. D34–D41.
第1群:肺動脈性肺高血圧症(PAH)
肺動脈性肺高血圧症(pulmonary arterial hypertension:PAH)は、肉眼では見えない非常に小さな肺動脈に、狭窄や閉塞などの異常が起こることで発症します。小さな肺動脈にどうして異常が起こるのか、そのメカニズムは完全にはわかっていませんが、①肺動脈の血管収縮、②肺動脈壁の肥厚、③血栓症の3つのメカニズムがかかわっていると考えられています(図10)。
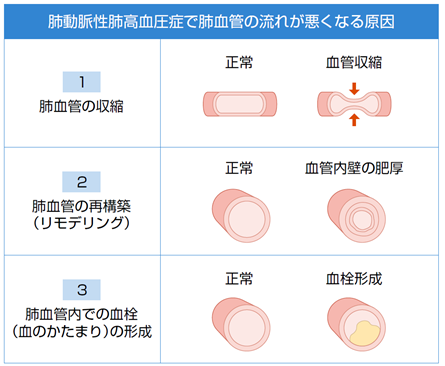
PAH患者さんの数は現在、全国で4,000~5,000人ほどです。早期発見が難しく、比較的若い人にも発症します。十分な治療がなされていないと数年以内に命を落とす可能性のある難病であり、厚生労働省の指定難病に指定されています。有効な治療法があまりなく、治療が極めて困難な時代もありましたが、近年はいくつかの治療薬の開発により、治療成績が大幅に向上しています。また現在も新たな薬剤や治療法の開発が進んでおり、今後さらなる治療の進歩が期待されています。早期に発見し、早期からしっかりとした最先端の治療を行うことが重要です。患者数が少ない難病であるため、治療経験が豊富な専門施設での診断や治療が勧められます。
現在、肺高血圧症の治療薬として認可されている薬剤の多くは、第1群:PAHを対象としています。
肺動脈性肺高血圧症(PAH)の原因
PAHの発症原因は大きく4つに分かれます。
①特発性(原因不明)
検査などで色々と原因を調べてもわからない場合を「特発性」と呼びます。患者さんは比較的若い人が多く、女性に多いという特徴もあります。子どもでも発症することがあります。
②薬物と毒物に伴うもの
ある種の薬物(例:漢方薬の青薫)や毒物によって引き起こされる場合があります。
③遺伝性(遺伝子変異)
PAHの発症には遺伝子が関係することも最近よくわかってきました。
④他の疾患に関連するもの
免疫の異常によって起きる膠原病(例:強皮症、全身性エリテマトーデス、混合性結合組織病、シェーグレン症候群など)や肝臓の病気(例:肝硬変、門脈圧亢進症など)、HIV感染症、生まれつきの心臓病である先天性心疾患(例:心房中隔欠損症、心室中隔欠損症、動脈管開存症など)などに合併して発症することがあります。
第2群:左心性心疾患に伴う肺高血圧症
左心は肺静脈から血液を受け全身に血液を送り出すはたらきをしていますが、この左心のはたらきが悪くなると、結果的に肺動脈の血圧が高くなるため肺高血圧症となることがあります。
第3群:肺疾患や低酸素血症による肺高血圧症
たばこや膠原病などによる間質性肺炎や慢性呼吸不全、慢性閉塞性肺疾患[chronic obstructive pulmonary (lung) disease: COPD]、肺気腫などの疾患が原因となり発症する肺高血圧症です。これらの疾患では、肺の血管が減少したり、肺での酸素の取り込みが悪くなったりして、血液中の酸素が少なくなることが起こります。血液中の酸素が不足すると肺の血管が収縮し肺動脈圧が高くなり、肺高血圧症となります。
第4群:慢性血栓塞栓性肺高血圧症(CTEPH)
下肢静脈などにできた血栓が血管から剥がれ落ち、血流にのって心臓を通過し、肺動脈を塞ぐことがあります。この血栓が長期間(3ヵ月以上)にわたって肺動脈を詰まらせ、肺動脈の流れを悪くすることで発症するのが、慢性血栓塞栓性肺高血圧症(chronic thromboembolic pulmonary hypertension: CTEPH)です。CTEPHも厚生労働省の指定を受けた指定難病で、患者数は全国で4,000~5,000人ほどとされていますが、診断される患者さんは年々増加しています。CTEPHの原因は不明点も多く、急性肺血栓塞栓症の生存患者の0.1~9.1%が慢性化したとの報告があり、血液の固まりやすさなどが関係すると考えられています。
第5群:原因不明の複合的要因による肺高血圧症
血液疾患や全身性疾患、代謝性疾患などに伴う肺高血圧症のことです。肺高血圧症を引き起こすメカニズムがはっきりわかっていないか、いくつかの要因が複合しているような場合は第5群に分類されます。
6.肺高血圧症にはどんな検査があるの?
右心カテーテル検査を行って、平均肺動脈圧が25mmHg以上(近いうちに20mmHgに変更される可能性があります)の場合、肺高血圧症と診断されます。さらに病気の原因や治療反応を調べたり、経過観察をしたりするためには、右心カテーテル検査のほかにも複数の検査が必要です。肺高血圧症の患者さんが受ける検査の一覧を以下に示します。
| 検査名 | 方法 | 目的 |
|---|---|---|
| 右心カテーテル検査 | 局所麻酔をして、仰向けの状態で検査をします。首や足などの静脈からカテーテルという細い管を心臓や肺動脈まで挿入し、血圧や血液中の酸素濃度などを測ります。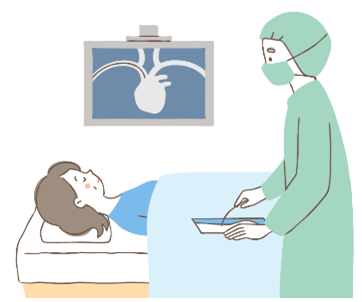 |
肺高血圧症の診断には必須の検査です。肺高血圧症の程度や発症の原因を調べるために行います。治療薬が効いているかの判定もします。 |
| 血液/尿検査 | 血液や尿を採取して、その成分を調べます。 | 肺高血圧症の原因となる病気や関連して発症する可能性がある病気の有無や程度を検討するために行います。薬の副作用や心不全の重症度も調べます。 |
| 動脈血液ガス分析 | 腕や足の動脈から動脈血を採取して、血液中の酸素濃度や二酸化炭素濃度を調べます。 | 呼吸器疾患や肺高血圧症による肺の機能低下の程度を調べるために行います。肺で十分なガス交換ができているかどうかがわかります。 |
| 心電図 | 胸と手足の10ヵ所に電極をつけ、心臓が収縮するときに発生する電流を心電計で計測します。 | 肺高血圧症による右室肥大などの右心負荷の程度や不整脈の有無を調べます。 |
| 呼吸機能検査 | 口にマウスピースをくわえ、息をゆっくり吸ったり吐いたりして、肺が空気を出し入れする力を評価します。 | 肺高血圧症の原因となるような呼吸器疾患の有無を調べます。 |
| 胸部レントゲン | 胸部にX線を照射して撮影します。 | 心不全が起きているか、心臓と肺動脈の大きさや肺うっ血の程度や胸水の有無を調べます。 |
| 肺換気・血流シンチグラム | 微量の放射性同位元素(アイソトープ)を肺換気シンチグラムでは吸入し、肺血流シンチグラムでは注射します。肺の換気、血流の流れを専用のカメラで観察します。 | 肺の換気の程度や血液の流れを調べ、肺塞栓症などの疾患がないかどうか調べます。 |
| 心エコー(超音波)検査 | 横になり胸に超音波を当てて、心臓の動きや大きさ、血液の流れなどを観察します。 | 肺高血圧症の有無や程度、原因となる先天性心疾患や弁膜症などの病気の有無を調べます。 |
| 腹部エコー(超音波)検査 | 腹部に超音波を当てて、臓器の様子や血液の流れを観察します。 | 肺高血圧症の原因となる門脈圧亢進症や肝硬変の有無を調べます。 |
| 下肢静脈エコー(超音波)検査 | 太ももから足先にかけて超音波を当て、足の静脈の様子を観察します。 | 肺塞栓症やCTEPHの原因となるような足の静脈の血栓や瘤がないか調べます。 |
| 胸部CT検査 | 横になって筒の中に入り、胸部にX線を照射して撮影します。 | 呼吸器疾患の有無がわかります。造影剤を使用して、肺塞栓症の有無を調べることもあります。 |
| 心臓MRI検査 | 強力な磁石でできた筒の中に入り、磁気の力を利用して、心臓を撮影します。 | 心臓の大きさや動きを調べ、右心機能を詳しく評価します。 |
| 6分間歩行検査 | 指先に機器(パルスオキシメータ)をつけて動脈血の酸素濃度と脈拍を測りながら、6分間で歩いた距離を調べます。息苦しさなどの自覚症状についても伺います。
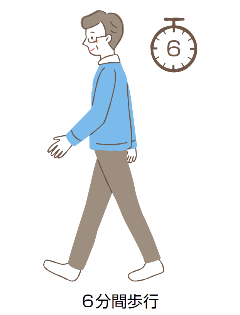 |
肺と心臓の機能は歩行距離と関連します。そのため、どのくらい心臓に余力があるか、また在宅酸素療法は必要かどうかを調べることができます。 |
| 運動耐容能検査(CPX) | 呼吸中の酸素や二酸化炭素の濃度を測定するマスクや心電図などを装着して、自転車をこぐ検査です。 | 肺や心臓、運動に使われる筋肉などを総合的にみて運動耐容能(体力)を調べます。 |
| 肺動脈造影検査 | 局所麻酔をして、首や足などの静脈からカテーテルを肺動脈まで挿入します。肺動脈から直接造影剤を入れて、X線を照射して撮影します。 | CTEPHの診断や治療効果を調べるために肺動脈の形や大きさ、血栓の有無を調べます。 |
7. 肺動脈性肺高血圧症(PAH)はどう治療するの?
PAHは、基本的には薬での治療が中心となります。在宅酸素療法などの支持療法を行いながら、世界や日本の専門家が考えた治療方針(ガイドライン)(図11)をもとに、患者さんの病状に応じた治療方針が選択されます。
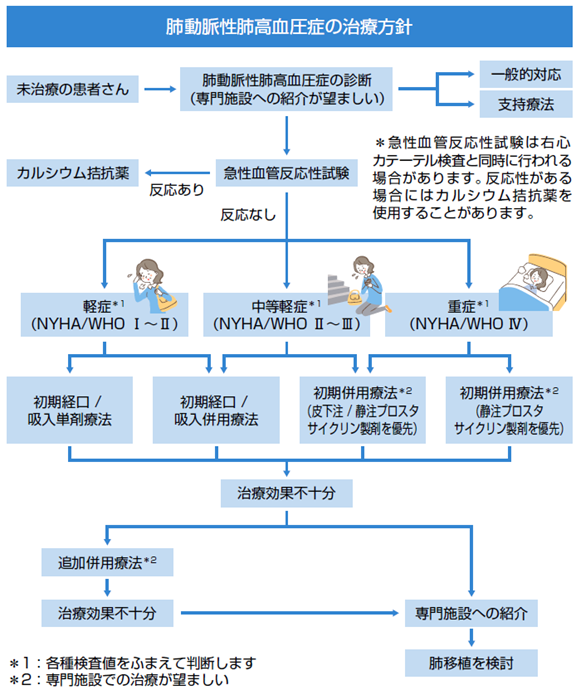
Galiè N, et al.: Eur Heart J. 2016; 37(1): 67-119. を参考に作図
治療の流れ
まず急性血管拡張反応試験を行い、薬剤で血管がどのくらい広がるかを確認します。大きく広がる場合にはカルシウム拮抗薬を使用します。通常は反応がない場合が多く、反応がない場合には、国際的な重症度分類(表1)の重症度に応じて治療薬の使用を検討します。ただし、実際には患者さんの状態はさまざまですので、専門的な判断で図11の流れの通りにならない場合も多くあります。治療を開始して効果が不十分であれば他の治療薬の追加や、変更を検討します。さらに効果が不十分であれば薬による治療が難しいと考えて、肺移植を検討することがあります。
| 予後規定因子 (1年後推定死亡率) |
低リスク (<5%) |
中リスク (5~20%) |
高リスク (>20%) |
|---|---|---|---|
| 右室不全の臨床所見 | なし | なし | あり |
| 症状の進行 | なし | 緩徐に進行 | 速く進行 |
| 失神 | なし | 偶発的な失神a | 繰り返す失神b |
| WHO機能分類 | Ⅰ、Ⅱ | Ⅲ | Ⅳ |
| 6分間歩行距離c | >440m | 165~440m | <165m |
| 心肺運動負荷試験 | Peak VO2>15mL/分/kg (>65% 予測値)VE/VCO2 slope<36 |
Peak VO2>11~15mL/分/kg (35~65% 予測値) VE/VCO2 slope 36~44 |
Peak VO2<11mL/分/kg (<35% 予測値) VE/VCO2 slope >44 |
| 血漿NT-proBNP値d | BNP <50ng/L NT-proBNP <300ng/L |
BNP 50~800ng/L NT-proBNP 300~1,100ng/L |
BNP >800ng/L NT-proBNP >1,100ng/L |
| 心エコー検査 | 右房面積 <18cm2 TAPSE/sPAP >0.32mm/mmHg 心嚢液なし |
右房面積 18~26cm2 TAPSE/sPAP 0.19~0.32 mm/mmHg 少量の心嚢液あり |
右房面積 >26cm2 TAPSE/sPAP <0.19mm/mmHg 中等量、または大量の心嚢液あり |
| 心臓MRIe | 右室駆出分画 >54% SVI >40mL/m2 RVESVI <42mL/m2 |
右室駆出分画 37~54% SVI 26~40mL/m2 RVESVI 42~54mL/m2 |
右室駆出分画 <37% SVI <26mL/m2 RVESVI >54mL/m2 |
| 血行動態 | 右房圧 <8mmHg 心係数 ≧2.5L/分/m2 SVI >38mL/m2 SvO2 >65% |
右房圧 8~14mmHg 心係数 2.0~2.4L/分/m2 SVI 31~38mL/m2 SvO2 60~65% |
右房圧 >14mmHg 心係数 <2.0L/分/m2 SVI <31mL/m2 SvO2 <60% |
a. 激しい運動時に時折失神する、または安定した状態の患者において時折起こる起立性失神
b. 少しあるいは通常の身体活動であっても失神を繰り返す
c. 6分間歩行距離は年齢、身長、併存する疾患に依存する
d. BNPおよびNT-proBNPのカットオフ値はREVEALレジストリーのデータに基づき、2015年度のガイドラインから更新した
e. cMRIパラメーターは、ガイドライン6.2.2.2. Cardiac magnetic resonance imagingに記載の文献に基づく
治療薬について
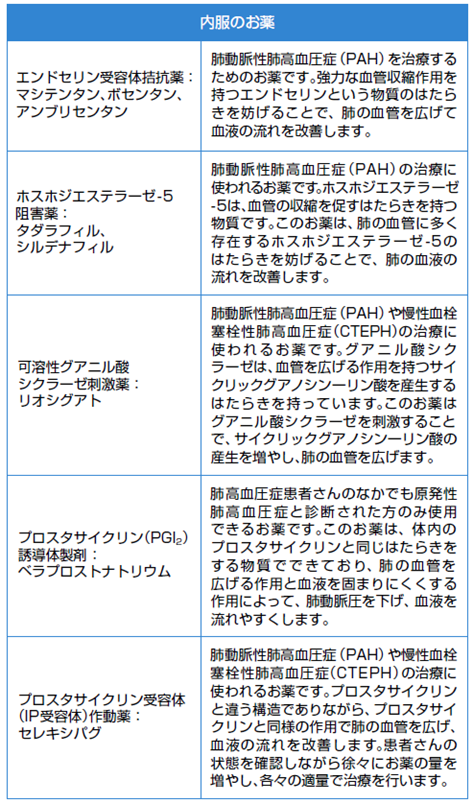
PAHに対する治療薬として、肺の血管を広げる「肺血管拡張薬」が使用されます。肺血管拡張薬は、作用の仕方の違いから、①プロスタサイクリン(PGI2)製剤、②エンドセリン受容体拮抗薬、③ホスホジエステラーゼ-5型阻害薬と可溶性グアニル酸シクラーゼ刺激薬、の3種類に大きく分類されます。これらの治療薬を経験豊富な専門施設で使用することが推奨されています。
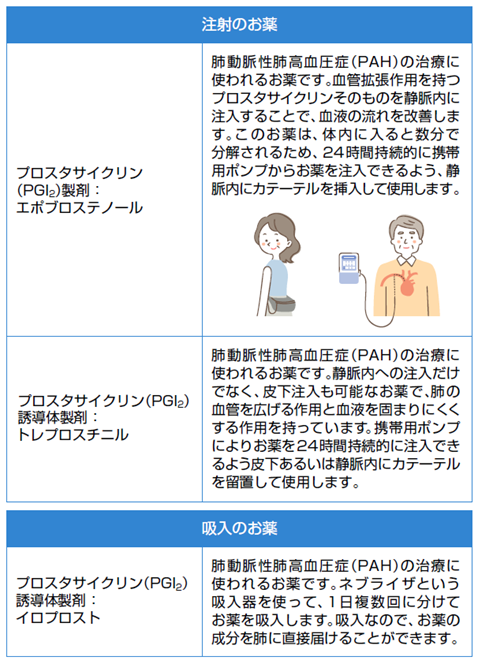
①プロスタサイクリン(PGI2)製剤(プロスタサイクリン経路の薬剤)
次のような治療薬があります。
- 注射薬
エポプロステノール(フローラン)
トレプロスチニル(トレプロスト®) - 吸入薬
イロプロスト(ベンテイビス®) - 内服薬
ベラプロスト(ドルナー®、プロサイリン®)とその徐放剤※(ケアロード®LA、ベラサス®LA)セレキシパグ(ウプトラビ®)
※一定の服用で作用が続くように、治療薬からの薬物の放出の仕方が工夫された製剤。
ボセンタン(トラクリア®)、アンブリセンタン(ヴォリブリス)、マシテンタン(オプスミット®)の3種類の内服薬があります。
③ホスホジエステラーゼ-5阻害薬と可溶性グアニル酸シクラーゼ刺激薬[一酸化窒素-可溶性グアニル酸シクラーゼ-サイクリックグアノシン一リン酸経路(NO-sGC-cGMP経路)の薬剤]
シルデナフィル(レバチオ®)、タダラフィル(アドシルカ®)、リオシグアト(アデムパス®)の3種類の内服薬があります。
④アクチビンシグナル伝達阻害薬
エアウィン®(一般名:ソタテルセプト)があります。
肺高血圧症の治療薬一覧を図12に示しました。
<皮下注の薬剤:3週間に一回の皮下注射>
エアウィン®(一般名:ソタテルセプト):肺動脈性肺高血圧症に対して2025年に保険収載となりました。肺血管の閉塞(リモデリング)を改善する薬剤で、これまでの治療薬の効果が不十分な患者さんにも有効な新しい作用機序の治療です。3週間に1回の皮下注射になります。アプロスタサイクリン製剤などの24時間持続の注射薬とは全く異なる新しい薬剤です。
8. 慢性血栓塞栓性肺高血圧症(CTEPH)はどう治療するの?
CTEPHは、この数年で治療の選択肢が増え、多くの患者さんの病状を改善できるようになってきました。
治療の流れ
基本的には、悪化や再発の予防のために内服薬を用いた抗凝固療法をベースの治療として継続しながら、別の治療法を検討します。CTEPHは、肺血管の中に血栓が慢性的に詰まる病気であるため、根本的な治療となるのは血栓を取り除く外科的な治療です。肺動脈血栓内膜摘除術(pulmonary endarterectomy:PEA)が第一選択となります。ただし、手術が難しい場合や手術後も肺動脈の血圧が高かったり再発したりする場合には、体への負担が少ないカテーテルを用いた治療である経皮的バルーン肺動脈形成術(balloon pulmonary angioplasty:BPA)を行います。PEAやBPAなどの治療は専門的な技術が必要となるため、経験が豊富な専門施設で行うことが勧められています。
また肺動脈性肺高血圧症(PAH)と同様に、肺血管拡張薬の内服薬もある程度有効性が認められており、リオシグアトやセレキシパグが保険適用されています。ただし内服薬のみで完治を目指すことは困難であり、PEAやBPAと組み合わせて使用します。
主な治療法
①抗凝固療法
CTEPHの原因のほとんどは血栓であるため、血栓の再発予防のために抗凝固療法を継続することが必須です。従来の抗凝固療法の治療薬であるワルファリン(ワーファリン)あるいはワルファリンの代替薬と期待されている新規経口抗凝固薬(リクシアナ®、イグザレルト®、エリキュース®)が使用されています。
②PEA
開胸して肺血管の中に詰まっている器質化した血栓(古い血栓)を手術で取り出す治療法で、全身麻酔で行います。特に太い肺動脈(中枢側)に血栓があれば、手術が第一の治療になります。大きな血栓があったとしても完治できる場合があり、世界中で行われています。
③BPA
カテーテルという細い管を用いた治療法で、基本的には開胸手術であるPEAがさまざまな理由で受けられない場合に行われます。例えば、器質化した血栓(古い血栓)が肺血管の先のほう(末梢側)にあり、手術では取るのが難しい場合などです。局所麻酔をしてからカテーテルを足の付け根などの静脈から肺動脈まで挿入して、風船(バルーン)を用いて、肺動脈の狭いところを広げます(図13)。この治療は日本が発展させ、今では世界で行われています。非常に効果が良く、体への負担も少ないため多くの患者さんに有効な治療法です。
④肺血管拡張薬
CTEPHでも非常に小さな肺動脈に狭窄が起こるため、肺血管拡張薬(PAHの治療薬)が効くことがわかっています。PAHで使用できる薬の中でCTEPHへの有効性が証明されたのは、可溶性グアニル酸シクラーゼ刺激薬であるリオシグアト(アデムパス®)とプロスタサイクリン製剤であるセレキシパグ(ウプトラビ®)で、国内では保険適用されています。
9. そのほかの肺高血圧症の治療についておしえて
そのほかの肺高血圧症の治療は以下のように行います。
第2群:左心性心疾患に伴う肺高血圧症
基本的には、左心のはたらきが悪くなる原因となる弁膜症、心筋症などの左心性心疾患の原因を特定し、各々の治療を優先して行います。
第3群:肺疾患や低酸素血症による肺高血圧症
基本的に、原因となる慢性閉塞性肺疾患(COPD)や間質性肺疾患などの呼吸器疾患の治療を優先して行います。近年の研究結果では、PAH治療薬の有効性も報告されてきました。現在PAH治療薬の新たな研究や治験も行われており、PAH治療薬の効果の希望が出てきています。
第5群:原因不明の複合的要因による肺高血圧症
基本的に、各々の基礎疾患の治療が優先されます。これらの疾患においてもPAH治療薬の効果がみられる場合がありますが、個々の患者さんの状態に応じてよく検査を行った上で治療を検討することになります。
10. 肺動脈バルーン形成術(BPA)について詳しくおしえて(BPAの詳細)
BPAは、肺動脈血栓内膜摘除術(PEA)の適応にならない慢性血栓塞栓性肺高血圧症(CTEPH)に対する治療法として開発されました。肺動脈の狭窄・閉塞を風船(バルーン)で広げる治療法であり、低侵襲で入院期間が短いことが特徴としてあげられます。これまで治療が困難であった多くの患者さんでも症状を改善することができ、かつ体への負担の少ない画期的な治療です。国立循環器病研究センターでは、全国の病院から紹介されてきた非常に多くの患者さんが治療を受けられ、元気に生活できるように改善しています。
BPAでは、局所麻酔をしてからカテーテルと呼ばれる細い管を首や足の付け根などの静脈から肺動脈まで挿入して、風船(バルーン)を用いて、肺動脈の狭いところを広げます(図13)。ただし、一度にすべての病変を治療することは難しいため、治療を完結させるために複数回にわたって実施する場合が多くあります。
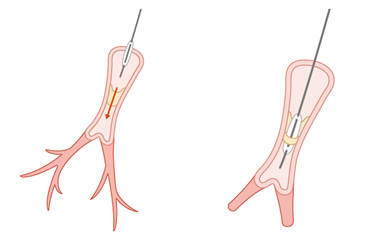
CTEPHは希少疾患であるため、BPAを実施している施設も限られます。またBPAの経験が多い施設はさらに少なくなります。BPAは、経験の多い施設では非常に安全な治療になっていますが、出血などの治療に伴う合併症のリスクがあります。そのため、十分な経験がある施設でBPAを受けることが望ましいです。
11. 肺高血圧症って治るの?(肺高血圧症の治療後の長期経過)
肺高血圧症は完治することが難しい病気ですが、治療法の進歩により症状や予後の改善が期待できる病気となりました。
肺高血圧症では、何らかの原因によって肺小動脈が細くなることで肺動脈圧が上昇し、悪化していくと全身に影響が出ます(図14)。そのため、肺動脈圧を低下させる治療を受けることで、病気の進行を止める、あるいは遅らせることが大切です。
肺動脈圧を下げるための治療方法は、患者さんの状態に合わせて決定するため、一人ひとり異なります。治療を開始し、改善がみられた場合にはその治療法を継続しますが、改善しない場合には別の治療法の追加や変更が行われ、肺移植が検討されることもあります。
症状が改善したとしても、必ずしも肺高血圧症が完治しているわけではないため、自己判断による治療の中断はしないでください。治療に関する困りごとや不安に感じることは主治医に相談しましょう。
12. 日常生活ではどんなことに留意したらいいの?
・心身の安静が第一です。過度な活動はできるだけ避けましょう。ただし、近年の治療の進歩により必要な安静度は患者さんごとに異なりますので、主治医と相談してください。
- 食事は、塩分、水分を控えてください。どのくらい控えるかは肺高血圧症や心不全の治療の状況に応じて異なるので、主治医と相談してください。
- 喫煙は病態を悪化させるので、必ず禁煙してください。
- 感染症の予防も大切です。感染症は肺高血圧症を悪化させる場合があり、肺高血圧症の患者さんは感染症が重症化しやすいことも知られています。日頃の手洗い、うがいを心がけましょう。またインフルエンザや肺炎球菌、コロナウイルスのワクチン接種も勧められています。
- 妊娠・出産は禁忌とされています。肺高血圧症患者さんの妊娠・出産のリスクなどについて専門医からの意見を聞きたい場合には、当センターの肺循環科、産婦人科で対応します。
- 心臓と肺への負担が大きい飛行機の利用や高地への旅行は、必ず主治医と相談してください。
13. 医療費が心配です(肺高血圧症の助成制度:指定難病患者さんへの医療費補助)
公的な助成制度を利用することで、患者さんの金銭的な負担が軽減される場合があります。詳しくは病院の主治医やソーシャルワーカーにご相談ください。また自治体による独自の助成もあるので、地域の保健所にも問い合わせると良いでしょう。
[1]難病医療費助成制度/小児慢性特定疾病医療費助成制度
肺高血圧症のうち、「肺動脈性肺高血圧症」、「慢性血栓塞栓性肺高血圧症」、「肺静脈閉塞症/肺毛細血管腫症」は、難病医療費助成制度の対象となっています。また小児(18歳未満)の肺高血圧症は、小児慢性特定疾病医療費助成制度の対象となっています。医療費助成の申請を行い、一定の要件を満たすことで、保険診療の自己負担の一部が公費負担として助成されます。自己負担の上限額は、世帯所得に応じて決められています。窓口は保健所となっています。
[2]身体障害者手帳
肺高血圧症が重度であり、日常生活に支障をきたす場合には、身体障害者手帳交付の対象となることがあります。障害の種類は、「心機能障害」、「呼吸器機能障害」に該当します。等級により医療費助成などが受けられます。窓口は、各市町村の障害福祉の担当窓口(福祉事務所や福祉担当課)です。
[3]自立支援医療(更生医療・育成医療)
更生医療は、身体障害者手帳を所持する18歳以上の方で、更生医療の対象となる疾病の方が該当します。育成医療は、身体障害のある18歳未満の方で、育成医療の対象となる疾病の方が該当します。窓口は、市町村の障害福祉の担当窓口(福祉事務所や福祉担当課)です。
[4]障害年金
病気や怪我などで生活や仕事が制限される場合に受けることができます。20歳以上で、障害等級に該当すると認定された患者さんが対象です。窓口は、障害基礎年金(国民年金)の場合は市町村役場の年金課、厚生年金加入中の初診の場合は年金事務所となっています。
14. 肺高血圧症リンク
難病情報
肺動脈性肺高血圧症(指定難病86) – 難病情報センター
慢性血栓塞栓性肺高血圧症(指定難病88) – 難病情報センター
肺静脈閉塞症/肺毛細血管腫症(指定難病87) – 難病情報センター
医療助成
ガイドライン
肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン(2025年改訂版)
国立循環器病研究センターでの最先端の研究
慢性血栓塞栓性肺高血圧症に対する肺動脈バルーン形成術の日本国内全体の最新治療成績の登録レジストリー(J-BPA)の結果を2025年AHA(アメリカ心臓学会)Late Breaking Science in Featured Science Sessionでの発表と論文同時掲載|国立循環器病研究センター
指定難病「慢性血栓塞栓性肺高血圧症」、カテーテル治療・ 薬物治療の進歩により最近10年間で死亡リスクは87%減少|国立循環器病研究センター
心不全につながる難病「肺高血圧症」の重症化メカニズムを解明―既存治療薬に抵抗性の重症肺高血圧症に新しい治療の可能性― | 国立研究開発法人日本医療研究開発機構
難病「肺動脈性肺高血圧症」の病態を解明 ― 肺胞マクロファージのRegnase-1による制御機構 ―|国立循環器病研究センター
15. 国立循環器病研究センター 肺循環科の特徴
- 国立循環器病研究センターの肺循環科は、肺高血圧症を中心とした肺循環疾患の専門診療科として、まだ治療のまったくない時代から40年にわたって診療を行っており、国内だけでなく世界で最も診療経験のある施設といえます。現在でも肺循環疾患、肺高血圧症だけを専門とする診療科は国内でもほとんどないのが現状です。
- 沖縄から北海道まで日本全国から多くの患者さんが紹介されており、国内で最大の患者数を診療する肺高血圧症センターの一つです。
- 当センターはすべての肺高血圧症の診断、治療を行うことができる理想的な肺高血圧症センターです(特殊な疾患がもともとある場合や診断される場合には、これまで診療されている医師や他の施設と連携して患者さんにベストの治療を行います)。
- 肺循環科の医師達は肺高血圧症、肺循環疾患、成人先天性心疾患の専門の医師であり、常にすべての患者さんの病状や治療を複数の専門家がチームとして把握し、診療しています。多くの肺循環疾患の診療経験のあるスタッフが肺高血圧症、肺循環疾患を専門で診療することで、専門的な治療を希望される患者さんに安心して診療していただける体制です。
- 医師だけでなく、病棟も肺高血圧症、肺循環疾患、成人先天性心疾患の診療を専門としており、多くの看護師、メディカルスタッフが肺高血圧症の看護のエキスパートです。肺高血圧、肺循環疾患の患者さんがより安心できる体制になっています。
- 現状に満足せず、先進医療、治験、そして国立循環器病研究センター研究所と共同して世界でも最先端の研究も行っており、患者さんが今よりも少しでもよくなり、明るい未来が見えるように常に肺高血圧症の最新の知見、そして今後の治療の可能性を追求しています。

16. おわりに
肺高血圧症の治療は、この20年間で目覚ましく進歩しています。最近は症状や動ける範囲の改善だけでなく、生存率も大きく改善してきました。できるだけ早く肺高血圧症の専門的な治療ができる病院を受診し、早期治療を始めることが重要ですが、、多くの患者さんの病状が改善してきています。しかし、まだ根治できる病気ではありませんので、今後さらに研究が進み、新しい薬剤の使用や治療方法の改善が期待されます。
当センターは全国でも最大級の肺高血圧症治療専門施設であり、肺高血圧症治療の長い歴史と良好な治療実績を有しています。日本全国から受診できますので、かかりつけの医院からの紹介や受診の連絡をしていただければ、当センターで最先端の診断と治療を行います。詳細は、当センター「肺循環科」のホームページをご覧ください。この病気の制圧、治療、そして患者さんが長期間元気で生活できることが我々の最大の目標ですので、セカンドオピニオン、診断、治療を希望される場合は遠慮せずにご相談ください。
最終更新日:2026年01月28日
