広報活動
先天性QT延長症候群患者の妊娠・出産時の不整脈リスク抑制にβ遮断剤が有効であると判明
2017年3月29日
国立循環器病研究センター(略称:国循)不整脈科の石橋耕平医師、相庭武司医長、草野研吾部長、周産期・婦人科の神谷千津子医師、吉松淳部長、小児循環器科の宮崎文医師、坂口平馬医師、白石公教育推進部長ほか全国の医療機関による多施設合同研究チームは、QT延長症候群(LQTS:注1)の女性患者の妊娠・出産における致死的不整脈の発生頻度と、LQTSの代表的な治療薬であるβ遮断薬の有効性および胎児への安全性についてわが国で初めて検証しました。本研究の成果は英国の専門誌「Heart」オンライン版に平成29年3月14日に掲載されました。
研究の背景
LQTSは遺伝性不整脈疾患の一つで、重症例では失神や突然死の恐れがあります。LQTS患者は約1000人に一人の割合で認められ運動やストレスが誘因となり、特に思春期以後の若い女性に発作が多く妊娠・出産も誘因の一つと言われています。LQTSの治療にはβ遮断剤が広く用いられ、出産時の事故抑制の観点からは妊娠期間中も継続的な服薬が望まれますが、妊娠中の薬物治療による胎児への懸念から服薬を中断するケースもあり、積極的な薬物療法の是非を検証する必要がありました。
研究手法と成果
石橋医師らの研究チームは、全国における2000年~2016年のLQTS患者の妊娠136件(患者数79名:図1)を解析し、β遮断剤使用例(49件)と未使用例(94件)における妊娠中の心電図変化、妊娠・出産後の不整脈発生の頻度、およびβ遮断薬の胎児への影響について後ろ向きに調査・解析を実施しました。
LQTS妊産婦の致死性不整脈の発生はLQT2型(注2)に多く、そのほとんどがβ遮断薬未使用例でした(表1)。一方、β遮断薬使用例では帝王切開を選択する場合が多く、妊娠週数が1~2週短いため低体重の胎児が多かった(表2)が、その後の発育に問題はなくまた流産や胎児の先天的な異常の頻度もβ遮断薬を使用しない場合と比べ差がありませんでした。
今後の課題・展望
LQTSは決してまれな疾患ではなく、致死性不整脈による心事故を防ぐためには早期診断を行う必要があります。さらにハイリスク患者に対しては妊娠中でもβ遮断剤の継続が推奨されます。この後ろ向き調査で妊娠時に既にLQTSと診断されβ遮断剤を服用していた患者とそうでない患者で重症度など臨床背景が大きく異なることも考慮し、今後さらに症例を増やして検証を続ける必要があります。
(注1)先天性QT延長症候群(LQTS)
心電図のQT時間(おおよそ心臓が収縮してから元に戻るまでの時間)が遺伝子異常により長くなる疾患。先天性LQTSは1,000~2,000人に1人の割合で存在するといわれている。心電図上QT延長だけでは普段の生活には何ら支障はないが、運動や過度のストレスなどきっかけに致死性不整脈である心室頻拍「トルサードポアン」や心室細動を起こして、失神発作や場合によっては突然死することもある。臨床診断は心電図上のQT時間が延長していることが最も重要であるが、近年は確定診断のため遺伝子検査を行う場合が多い。
遺伝性不整脈の中でもLQTSの臨床・研究は最も進んでおり、2008年より遺伝子検査は保険適用になっている。国循不整脈科では2001年から遺伝子検査室や研究所・創薬オミックス解析センター(2015年4月開設)の最新鋭の機器を用いて遺伝子解析を行い、これまでに3000例以上のLQTSの遺伝子解析を行っている。
治療薬としてはβ遮断剤の有効性が確立されているが、重症の場合は植込式除細動器(ICD)の植え込みが適用となる。
(注2)LQT2
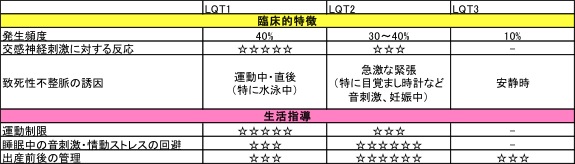
LQTSは遺伝子型によりいくつかの種類に分類され、LQT1、LQT2、LQT3で全体の90%を占める。下表のとおり、LQT1は運動、LQT2は急激な緊張を誘因として致死性不整脈が起こりやすい傾向にある。致死性不整脈の事故回避のため、LQT2は特に出産前後の管理が重要となる。(☆の数が多いほど、重要性が高い項目となる)
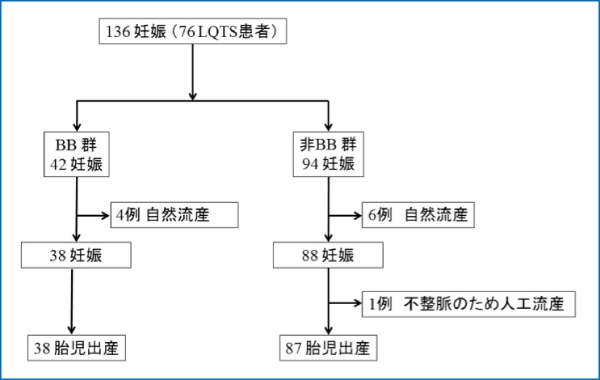
(図1)先天性QT延長症候群(LQTS)患者妊娠例の分類
136妊娠中、自然流産や人工妊娠中絶を除き、妊娠中にβ遮断剤を投与した群(BB群)では38例、投与しなかった例(非BB群)では87例が分娩に至った。
(表1)β遮断剤の妊婦への影響
| 総数 | BB群 | 非BB 群 | OR | 95% CI | p値 + | |
| 妊娠数(自然流産を除く) | 126 | 38 | 88 | |||
| 妊娠中の心イベント | 6 (5) | 0 (0) | 6 (7) | NA | NA | NA |
| 出産後9ヶ月までの心イベント | 8 (6) | 2 (5) | 6 (7) | 0.95 | 0.23 - 3.95 | 0.947 |
| 妊娠中・産後の合計イベント | 14 (11) | 2 (5) | 12 (14) | 0.44 | 0.12 - 1.66 | 0.226 |
CI = confidence interval; OR = オッズ比.
β遮断剤投与(BB群)で出産した38例では、致死性不整脈は妊娠中に出現せず、産後9ヶ月でも2例(5%)のみであった。一方、投与していない88例(人工妊娠中絶を行った1件も含む:非BB群)では、致死性不整脈は妊娠中と産後に計12件(14%)起こっており、妊娠中ならびに産後のβ遮断剤投与が母体保護に有効であることがわかった。
(表2)β遮断剤の胎児への影響
| 総数 | BB 群 | 非BB 群 | GEE (N=125) BB vs. non-BB | |||
| 出産数 | 125 | 38 | 87 | OR/ difference |
95% CI | p値+ |
| 帝王切開, n (%) | 44 (35) | 22 (58) | 22 (25) | 3.21 | 1.38 - 7.46 | 0.0067 |
| 早産, n (%) | 16 (13) | 10 (26) | 6 (5) | 4.79 | 1.51 - 15.21 | 0.0079 |
| 妊娠週数, weeks | 38.4 ± 2.1 |
37.2 ± 2.5 |
38.9 ± 1.6 |
-1.5* | -2.5 - -0.6 | 0.0012 |
| 低体重児, n (%) | 29 (23) | 15 (40) | 14 (16) | 3.25 | 1.17 - 9.09 | 0.024 |
| 出生時体重, g | 2775 ± 525 |
2445 ± 613 |
2914 ± 414 |
-452.0* | -698.8 - -205.1 | 0.0003 |
| 先天奇形, n (%) | 5 (4) | 1 (3) | 4 (5) | 0.55 | 0.06 - 4.99 | 0.59 |
| 新生児LQT, n (%) | 49 (39) | 11 (29) | 38 (44) | 0.52 | 0.23 - 1.19 | 0.12 |
CI = confidence interval; OR = オッズ比
BB群では帝王切開を選択する例が多く、そのため妊娠週数が短くまた早産の例も多い。その結果BB群では低体重児の比率が非BB群に比べ約3倍高く、出生体重の平均も非BB群より約450g少ない。従って純粋なβ遮断剤の胎児に対する影響というよりも、BB群はもともとハイリスク例が多いため妊娠40週を待たずに待機的に帝王切開などで分娩となる管理上の理由によって出生児の体重に違いを生じたとも考えられる。
※本研究は、厚生労働省「厚生労働省科学研究費補助金(難治性疾患等政策研究事業(難治性疾患政策研究事業)(代表 堀江 稔))」によって支援されました。
最終更新日 2017年03月29日
最終更新日:2021年09月26日
