コラム
Column

心臓発作(ハートアタック)の医療進歩及び当院の新型コロナウイルス感染症と受診までの時間
心臓発作とは
心臓発作に対する医療の進歩
1955年ドワイト・D・アイゼンハワー米国大統領はゴルフをしている最中に胃の不調を感じ、帰宅後、真夜中過ぎに激しい胸痛で目が覚めました。ホワイトハウス付きの医師が呼ばれ、心臓発作と診断し、硝酸アミル(ニトログリセリンと同効果)を嗅がせ、モルヒネが注射されました。陸軍病院に入院しましたが、急性期の治療としては床上安静とし、ヘパリン(血液をさらさらにする点滴薬)を注射することのみでした。心臓カテーテル治療はおろか、診断能力の優れた血液検査(バイオマーカー)は利用できず、心エコー検査などの画像技術はまだ開発されていませんでした。とくに急性期の致死的心室性不整脈を救う電気的除細動―いまでは自動体外式除細動器は街中でもたくさんみかけることができますが―は臨床応用されていませんでした。
当時の急性心筋梗塞の死亡率は50%であったと言われていますが、その治療成績を劇的に改善したのは心臓カテーテル治療(経皮的冠動脈形成術)の登場でした。最初の経皮的冠動脈形成術は冠動脈を風船カテーテルで拡張するだけのものでしたが、再閉塞の問題があり、ステントという金属の筒を留置する手法が一般的になりました。急性心筋梗塞患者の閉塞した冠動脈を早期に広げ、血流を改善する治療法、つまり早期再灌流療法が普及し、急性心筋梗塞の死亡率はいまや3-5%と報告されています。
さて早期再灌流療法は心筋梗塞患者の心筋壊死の程度を減少させ、心臓の機能を損なうことを防ぎます。心臓壊死に最も強い影響を与えるのは、冠動脈が閉塞することによる心臓の血流が途絶している時間です。つまり心臓発作からいかに早く血流を改善するかが大切なキーポイントなのです。診療報酬の規定においても急性心筋梗塞に対する心臓カテーテル治療が保険請求として認められるためには、患者さんが病院に到着してから90分以内にカテーテル治療を行うことが必須とされています。このことから心筋梗塞では発作から治療までの時間がいかに大切であるかがわかると思います。患者さんの病院到着から治療を行うまでの時間は診療スタッフにより短縮できます。一方、発作から病院に到着するまでの時間は患者さんが救急要請をするまでの時間と救急隊が病院まで搬送する時間の足し算になりますので、発作を自覚した場合、躊躇せず救急を要請することが大事です。
新型コロナウイルス感染症と急性心筋梗塞発症から受診までの時間
2020年4月7日に新型コロナウイルス感染症(COVID-19)の拡大などの事情(COVID-19パンデミック)を踏まえ発令された「緊急事態宣言」以後に当センターに入院された急性心筋梗塞の患者において、心筋梗塞発症後から搬送もしくは受診までにかかる時間が、緊急事態宣言以前の患者と比較して、明らかに遅くなっていること、さらに心破裂、心室中隔穿孔、乳頭筋断裂といった重症合併症の頻度が増加していることを国循から報告しました(Open Heart誌 2021年2月5日オンライン掲載1)。
前述のように、カテーテル治療により冠動脈の血流を回復させる再灌流療法が患者の予後を改善することが証明されています。冠動脈の閉塞している時間が長ければそれだけ心筋壊死が進行し、心筋壁が貫璧性に壊死するため、心臓が破れる致死的合併症のリスクが高まります。これには心自由壁破裂、心切迫破裂、心室中隔穿孔、乳頭筋断裂があり、機械的合併症と呼ばれています。
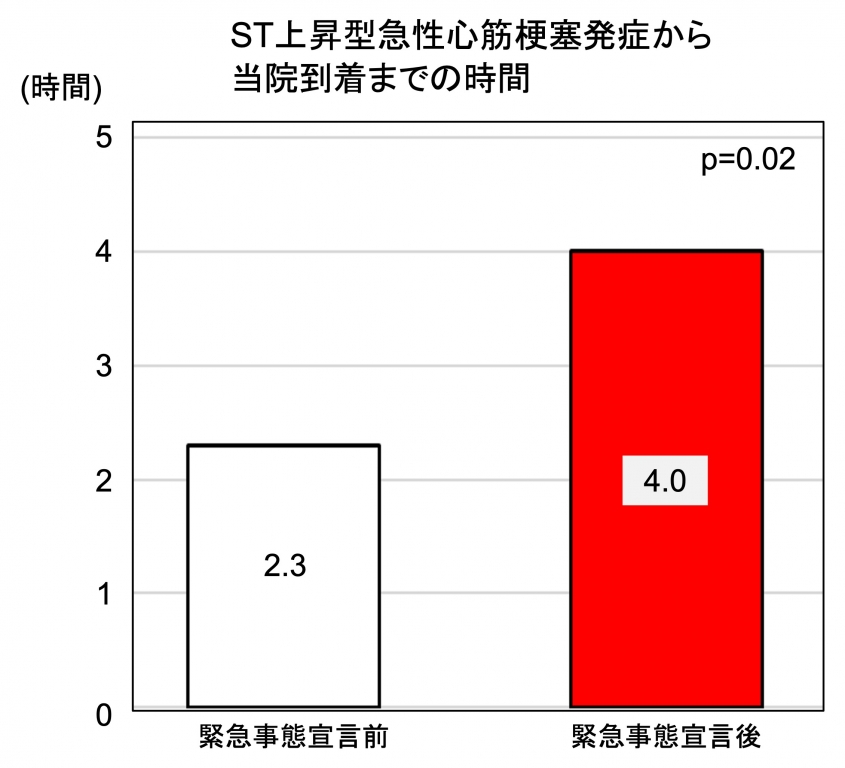
2018年1月1日から2020年8月14日までに当院に入院した心筋梗塞(ST上昇型)の患者422名のデータを解析しました。緊急事態宣言が発令された2020年4月7日より以前に入院されたのは359名、宣言以後に入院されたのは63名でした。解析の結果、心筋梗塞の発症から当院到着までの時間が、宣言以前で2.3時間(中央値)、宣言以後で4.0時間となっており、統計学的に遅れていることがわかりました。
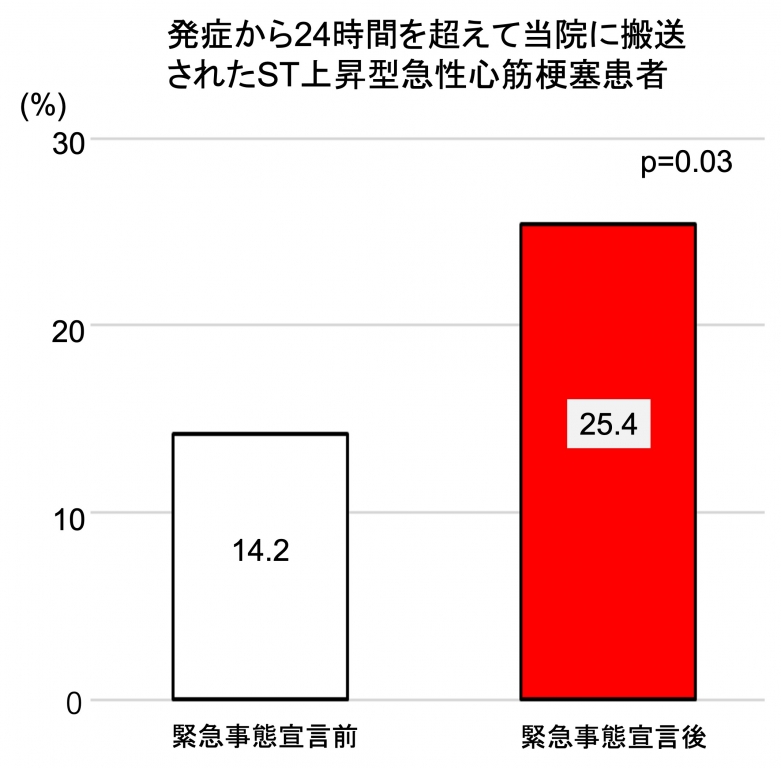
さらに冠動脈の血行再建方法の緊急カテーテル治療(Primary PCI)は宣言以前で302名(84.1%)、宣言以後で43名(68.3%)に行われており、宣言以後でカテーテルによる緊急治療率が低下していました。さらに緊急事態宣言の前後で、機械的合併症の頻度を比較しました。その結果、宣言以前で13名(3.6%)、宣言後で9名(14.3%)となっており、統計学的に増加していました。入院期間中にお亡くなりになった方については宣言以前22名(6.2%)、宣言以後4名(6.4%)と違いはありませんでした。
本研究の結果は、市民が胸の症状などの自覚があったにもかかわらず、新型コロナウイルスに対する恐れにより、救急要請あるいは医療機関受診をためらったことで医療の遅延につながった可能性が考えられました。新型コロナウイルスパンデミックにおいても医療の質の維持が望まれるなかで、ステイホームの指導とともに、心臓発作など重大な疾患が示唆される症状の出現時には適切な医療アクセスを行うように市民啓蒙が必要であることが示唆されました。
参考文献(h4)
- Satoshi Kitahara, Masashi Fujino, Satoshi Honda, Yasuhide Asaumi, Yu Kataoka, Fumiyuki Otsuka, Michio Nakanishi, Yoshio Tahara, Soshiro Ogata, Daisuke Onozuka, Kunihiro Nishimura, Tomoyuki Fujita, Kenichi Tsujita, Hisao Ogawa, Teruo Noguchi. COVID-19 pandemic is associated with mechanical complications in patients with ST-elevation myocardial infarction. Open Heart. 2021;8:e001497.doi:10.1136/openhrt-2020-001497.