肺循環科
対象疾患・治療法
静脈血栓塞栓症(急性肺血栓塞栓症、深部静脈血栓症)
静脈血栓塞栓症(急性肺血栓塞栓症、深部静脈血栓症)
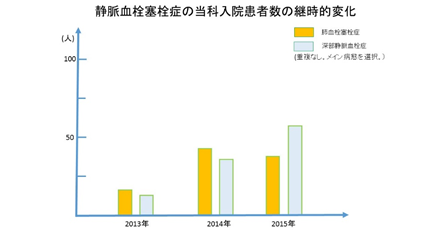
通称エコノミークラス症候群とも言われ、下肢に血栓ができて遊離し肺動脈を閉塞し状況によっては致死的な状況にもなりえます。早期診断からの適切な治療が大事です。当科では血栓性素因を含めた原因検索、正確な診断と早期の治療を行っております。肺循環科での急性肺血栓塞栓症及び深部静脈血栓症の入院患者数の推移を下記に示します。
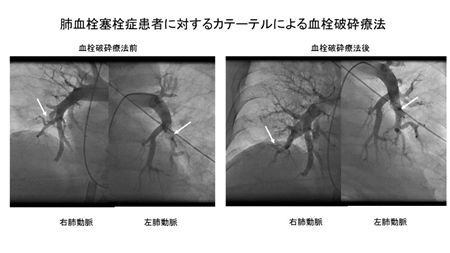
急性肺血栓塞栓症に対する治療
急性肺血栓塞栓症は、重症例では死亡することもある循環器救急疾患です。
我々の施設では基本的な抗凝固療法に加えて、必要に応じて血栓溶解療法、カテーテル的肺動脈血栓破砕療法、外科的肺動脈血栓摘除術、下大静脈内フィルター留置術をおこなっております。当施設はCCU、血管外科と相談の元適切な治療方針を決定しております。
下記に急性肺血栓塞栓症に対する血栓破砕療法を示します。カテーテルによる破砕術により両側肺動脈の血流が改善しました。
急性肺血栓塞栓症に対する血栓溶解療法
急性肺血栓塞栓症は、広汎型では突然死することもある循環器救急疾患です。
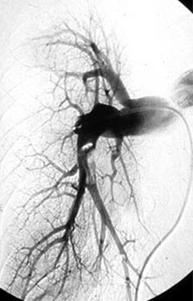
写真は血栓溶解療法中の肺動脈造影で、右肺動脈内に縮小してゆく血栓像が確認されます。
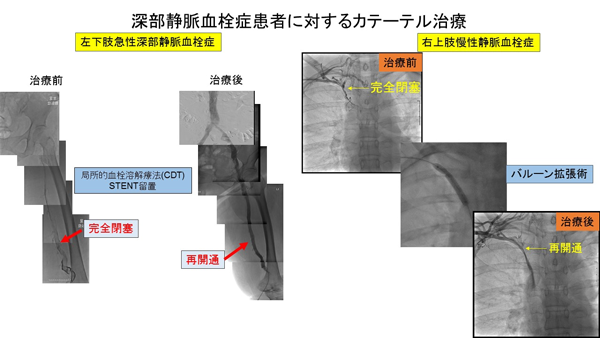
下肢深部静脈血栓症 (下肢DVT)に対する治療
深部静脈血栓症は、下肢の静脈に血栓が生じ遊離すれば肺塞栓症を併発する危険な病気です。急性期症状としては足の痛み、腫れ、発赤があります。抗凝固療法を中心とした薬物療法が基本になりますが、それだけでは血栓が多く残存し慢性期に下肢症状(下肢腫脹、重たい感じ)が残ってしまう場合もあります。血栓後症候群と呼ばれる状態でありひどい場合には潰瘍化する場合もあります。そのため当科ではカテーテル治療が可能な症例に関しては、積極的に局所的なカテーテル治療を行なっています。下図にカテーテル治療した2例を示します。左図の症例は、左下肢急性深部静脈血栓症で局所的カテーテル血栓溶解治療を行いその後狭窄部位にステントと呼ばれる金属製のカバーを置き、再開通に成功しております。急性期の下肢症状が改善し、慢性期においても血栓後遺症を発症せずに経過しております。また右図は慢性期の右上肢静脈血栓症の症例です。血栓後遺症を有しておりましたがバルーン治療にて再開通に成功しました。基本的にはなるべく早く治療したほうがいいですが、慢性期である程度時間が経過した場合でも治療可能な症例に関しては積極的にカテーテル治療を行っております。
常に世界最高レベルの医療を提供するように尽力しております。静脈疾患に対しての治療の御相談がありましたら、肺循環科の医療関係者への相談メールにご連絡頂けければ幸いです。
最終更新日:2021年10月08日
